8 Oppgavedeling

Figur 8.1
Helse- og omsorgstjenestene er arbeidsintensive arbeidsplasser. Hvilket personell som gjør hva, er avhengig av hvilke oppgaver det dreier seg om og at kvalitet og pasientsikkerhet ivaretas i oppgaveutførelsen. Hvordan oppgaver fordeles påvirker hvilken kompetanse og hvilke personellgrupper som etterspørres. Dermed gir den faktiske oppgavedelingen konsekvenser for ressursbruken i helse- og omsorgstjenestene og for fremskrivninger av behovet for ulike personellgrupper. For mer omtale av framskrivninger, se også kapittel 2 og 13.
Riktig oppgavedeling pekes ofte på som en avgjørende faktor for både god samhandling og en bærekraftig bemanning av helse- og omsorgssektoren (Rambøll og Menon 2022). Prinsippet om riktig oppgavedeling har oppslutning blant de aller fleste aktører, noe som bekreftes i mange av innspillene til Helsepersonellkommisjonen. Helsepersonellkommisjonen deler vurderingen av potensialet riktig oppgavedeling kan utgjøre.
I flere innspill til Helsepersonellkommisjonen fremkommer det likevel at mange opplever at de ikke får brukt sin kompetanse i arbeidet, og at arbeidsgiver ofte ikke har full oversikt over egne ansattes formelle og uformelle kompetanse. Andre igjen er tydelige på at de bruker mye tid på oppgaver som egentlig kunne og burde vært ivaretatt av andre.
Helsepersonellkommisjonen mener at riktig oppgavedeling bygges nedenfra. Riktig oppgavedeling starter med folkehelsearbeid og forebygging. Når det er nødvendig med tjenesteyting fra helse- og omsorgstjenestene, mener Helsepersonellkommisjonen at det må være et grunnleggende prinsipp at riktig oppgavedeling skal gjøres med utgangspunkt i fagarbeiderkompetanse, men med fordeling av personell slik at forsvarlighetskravet ivaretas.
For at riktig oppgavedeling mellom personell i helse- og omsorgstjenestene skal gi ønsket effekt, er det en forutsetning at arbeidet er forankret i ledelsen. Dernest må man ha en strukturert og metodisk tilnærming til arbeidet med endret oppgavedeling. Måten ansvar og oppgaver fordeles og/eller omfordeles på, må være basert på strategisk kompetansekartlegging og kompetanseplanlegging.
Avgrensninger
I dette kapitlet er det primært oppgavedeling mellom personell som omtales, mens oppgavedeling mellom nivåene i helse- og omsorgstjenesten primært omtales i kapittel 7. Oppgavedeling innebærer også overføring av oppgaver fra personell til teknologiske løsninger. Dette omtales primært i kapittel 12. Prinsipper for strategisk kompetansekartlegging og kompetanseplanlegging omtales nærmere i kapittel 10.
Helsepersonellkommisjonen behandler spørsmålet om oppgavedeling på et overordnet nivå. Det ligger ikke i kommisjonens mandat å behandle spørsmålet på gruppenivå. Kommisjonen har imidlertid mottatt en rekke forslag til endret oppgavedeling på gruppenivå. Mange av disse er listet opp i vedlegg 2 og kan brukes i tjenestenes videre arbeid med å fremme riktig oppgavedeling.
Boks 8.1 Oppgavedeling – hva og hvordan?
Begrepene oppgavedeling, oppgavefordeling, oppgaveforskyvning og oppgaveglidning brukes tilnærmet synonymt i faglitteraturen, og defineres av WHO som den «rasjonelle omfordelingen av oppgaver blant helsepersonell» og der «målet er bedre dekning av helsepersonell og en bedre utnyttelse av de tilgjengelige menneskelige ressursene» (Melby mfl. 2022). I denne rapporten brukes begrepet oppgavedeling.
Oppgavedeling og oppgaveutførelse handler begge deler om hva som må gjøres for at brukere og pasienter skal få dekket sitt behov for tjenester, og hvem som skal gjøre det. Det skilles mellom horisontal og vertikal oppgavedeling og kan defineres på følgende måte (Melby mfl. 2022).
Horisontal oppgavedeling finner sted når helsepersonell med samme utdanningsnivå og kompetanse, men fra forskjellig fagbakgrunn, overtar roller som tradisjonelt har blitt utført av den andre fagdisiplinen.
Vertikal oppgavedeling innebærer oppgave- og ansvarsfordeling på tvers av disiplinære grenser hvor nivået på utdanning, opplæring og kompetanse (og generell makt og autonomi) ikke er likeverdig mellom partene.
8.1 Prinsipper for arbeidet med riktig oppgavedeling
Helsepersonell er en stor knapphetsfaktor og innsats fra dem må forbeholdes situasjoner hvor helsehjelp er nødvendig. Derfor skal ikke helsepersonell brukes til å løse utfordringer i befolkningen som ikke er av helsemessig art. Det trekker helsepersonellressurser ut av det pasientnære arbeidet i helse- og omsorgstjenestene. Det er unødvendig, lite bærekraftig og fremmer dårlig bruk av samfunnets samlede kompetanseressurser.
Riktig oppgavedeling starter med folkehelsearbeid og forebygging. Forebyggingstiltak og tidlig innsats må utformes slik at pasienter og brukere gjøres i stand til å ta vare på egen helse og delta i egen behandling. Ved behov kan venner, pårørende, frivillige eller andre i samfunnet bistå, ofte med tilrettelegging fra offentlige ordninger.
På et visst nivå kan imidlertid oppgavene eller det samlede omsorgsbehovet bli såpass omfattende at det kan og bør ivaretas innen rammene av helse- og omsorgstjenestene. Men heller ikke innenfor disse tjenestene er formell helsefaglig kompetanse alltid nødvendig for å ivareta alle oppgaver. Ofte kan og bør de ivaretas av andre personellgrupper som arbeider i tjenestene.
Dette gjelder kanskje særlig personell, assistenter, uten helse- og sosialfagutdanning i den kommunale helse- og omsorgstjenesten. Personell uten helse- og sosialfagutdanning utgjør den største yrkesgruppen i den kommunale helse- og omsorgstjenesten og utfører viktige oppgaver som helse- og omsorgstjenesten ikke kunne vært foruten.
Knapphet på helsepersonell gjør at det er viktig å være bevisst på hva disse skal gjøre og ivareta i løpet av en arbeidsdag. Slik bevissthet innebærer å fordele oppgaver til annet personell der helsefaglig kompetanse ikke er nødvendig. En må dessuten vurdere om oppgaver kan løses på helt nye måter, blant annet ved bruk av teknologiske løsninger, gjerne i samarbeid med pasient, bruker eller pårørende.
Overføring av oppgaver mellom personell og personellgrupper forutsetter systematisk organisering med tydelige og feilsikre beslutningsprosesser om hvilke oppgaver som overføres, og grundig trening og regelmessig kvalitetskontroll (Knardahl 2022). Fravær av disse forutsetningene kan undergrave potensialet som ligger i riktig oppgavedeling og forringe kvalitet og i verste fall utgjøre en fare for pasientsikkerheten (Malterud mfl. 2020).
Boks 8.2 Johansens metode
«Johansens metode» er et omorganiseringsprosjekt for å fremme ny og riktig oppgavedeling. Prosjektet ble gjennomført ved to sykehjem i Bodø (Hofstad 2021).
Ved sykehjemmene ble arbeidsoppgavene til sykepleiere, helsefagarbeidere og assistenter kartlagt med hensyn til omfang og krav til kompetanse. Kartleggingen viste blant annet at sykepleiere og helsefagarbeidere gjorde oppgaver som de ikke trengte utdanningen sin til, men som assistenter hadde god kompetanse til å utføre. Behovene for kompetanseheving i de ulike gruppene ble kartlagt.
Etter kartleggingen jobber sykepleierne på en ny måte, og de kan konsentrere seg mer om sykepleiefaglige oppgaver. Behovet for å leie fra vikarbyråer er falt bort. Prosjektet har dessuten synliggjort at det er et stort spenn i arbeidsoppgavene til assistentene, de omfatter oppgaver med og uten behov for helsefaglig kompetanse. Det gir grunnlag for å vurdere denne rollen nærmere, blant annet med hensyn til behov for kompetanseheving.
Mange steder jobbes det systematisk med kartlegging av arbeidsprosesser og kompetanse for å få til riktig oppgavedeling. Det er imidlertid store variasjoner mellom og innenfor virksomheter, og variasjonen kan noen ganger ikke kan begrunnes.
Helsepersonellkommisjonen vurderer at det fortsatt er et stort potensial i å intensivere det strukturerte arbeidet med oppgavedeling og organisering av arbeidet. Det vil kunne bidra til å opprettholde og forbedre kvaliteten på tjenestene, redusere ressursbruken og øke effektiviteten, oppmerksomheten på kjerneoppgavene og motivasjonen og trivselen blant de ansatte.
Flere faktorer er viktige for å lykkes i arbeidet for god organisering og riktig oppgavedeling. En rapport fra Oslo Economics (2022b) om oppgavedeling i sykehus fremhever noen faktorer som er avgjørende for å lykkes uavhengig av hvilke personellgrupper som er involvert. Disse omfatter blant annet:
ledelsesforankring,
kartlegging av oppgaver, ansvarsfordeling og roller,
informasjon og holdningsarbeid,
opplæring kompetanseheving og videreutdanning og
økonomiske rammer.
I tillegg vil Helsepersonellkommisjonen påpeke viktigheten av at arbeidsgiver har god kunnskap om kompetansen de enkelte personellgruppene tilegner seg i grunn- og videreutdanning.
Helsepersonellkommisjonen anbefaler å arbeide med riktig oppgavedeling gjennom å systematisere kompetansebehovet i ulike arbeidsprosesser. Tilgjengelige virkemidlene for å fremme riktig oppgavedeling og riktig bruk av kompetanse vil kunne variere mellom kommuner og sykehus, men tilnærmingen til det systematiske arbeidet i enhetene bør være lik og minst omfatte:
Kartlegging av oppgavenes omfang og type av oppgaver.
Kartlegging av ansvarsforhold som medfølger oppgaveutførelsene.
Vurdering av om formell helsekompetanse er nødvendig for oppgaveutførelsen, eller om den kan ivaretas av personell uten slik kompetanse.
Kartlegging av nødvendig helsefaglig kompetansebehov for å utføre oppgavene.
Etablere og vedlikeholde dokumentasjonssystemer for ansattes formelle og reelle kompetanse.
Bemanne i henhold til kompetansebehov for oppgaveutførelse og ansattes formelle og reelle kompetanse.
For å lykkes med arbeidet med riktig oppgavedeling må man imidlertid også være oppmerksom på barrierer mot endring. Blant disse kan være, holdninger og begrepsbruk, manglende ledelsesforankring, spesialisering av oppgaver, regelverk, fordeling av belastende arbeidstider, samfunnssikkerhet og beredskap, dekning ved fravær, ivaretakelse av ansvar og forsvarlighet, medarbeidernes preferanser, profesjonskamp og identitet, lønnsstruktur og trygdeytelser, finansieringssystemer og insentiver (Oslo Economics 2022b, Rambøll og Menon 2022).
Endring i oppgavedeling mellom personellgrupper i helse- og omsorgstjenestene kan være krevende. Suksesskriteriene for oppgavedeling er vektlegging av samarbeid, rolleavklaring og ledelsesforankring og gjelder uavhengig av hvilke grupper det er som er involvert (Devik og Olsen 2022). Med andre ord må hindringene tas på alvor og inngå som en del av det systematiske arbeidet for å fremme riktig oppgavedeling. Tilrettelegging for godt partssamarbeid og medbestemmelse må derfor være en del av det systematiske arbeidet.
8.2 Rett kompetanse til rett tid på rett sted
Det er en målsetting at folk skal leve gode og selvstendige liv lengst mulig. Helsepersonellkommisjonen mener at det er et stort potensial i å satse på helsefremmende tiltak og forebygging. Slik satsing kan bidra til å utsette innbyggeres behov for tjenester fra helse- og omsorgstjenestene, og til å begrense behov for innsats fra personell med helsekompetanse for ivaretakelse av individuelle helse- og omsorgsbehov.
De fleste vil imidlertid i løpet av livet få behov for bistand fra helse- og omsorgstjenestene. Tjenesteytingen og oppgavedelingen mellom personell i helse- og omsorgstjenestene bør ta utgangspunkt i at kompetanse bygges nedenfra, med utgangspunkt i fagarbeiderkompetanse. Det vil imidlertid alltid være oppgavenes faktiske behov for kompetanse, sammen med ivaretakelse av forsvarlighetskravet, som avgjør hvilket personell det er som skal ha ansvar for tjenesteytingen og oppgaveutførelsen. Figur 8.2 illustrerer dette prinsippet.
Tjenesteyting og pasientforløp er imidlertid som regel sammensatt og avhengig av at personell med ulik kompetanse samarbeider. Det innebærer at personell fra forskjellige nivåer i figuren bidrar i tjenesteytingen til pasienter og brukere samtidig.
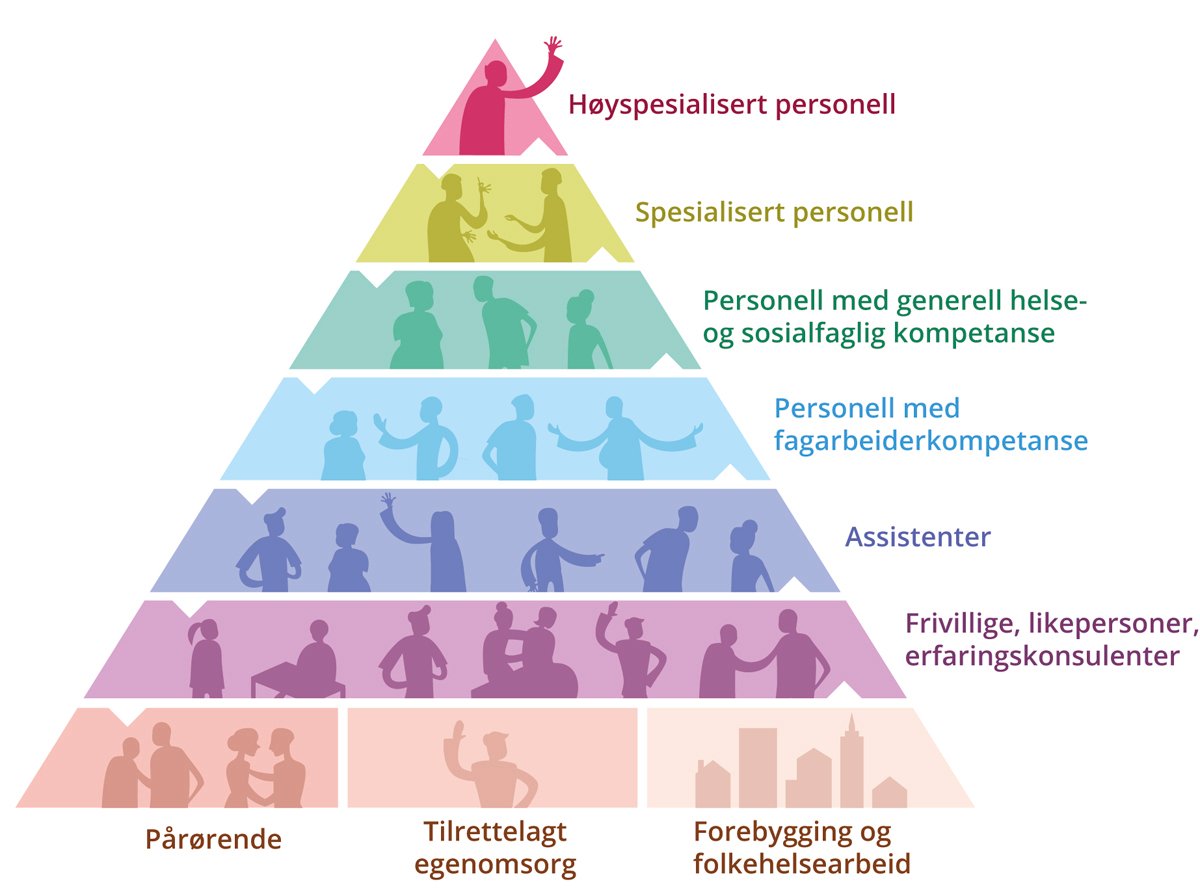
Figur 8.2 Skjematisk fremstilling av oppgavedeling, bygd nedenfra
Helsepersonellkommisjonen.
8.2.1 Forsvarlighetskravet
Forsvarlighetskravet er utgangspunktet for all tjenesteyting, og dermed også oppgavedeling i helse- og omsorgssektoren. Kravet er lovfestet i helsepersonelloven § 4, spesialisthelsetjenesteloven § 2-2 og helse- og omsorgstjenesteloven § 4-1. Det gjelder på alle nivåer i helse- og omsorgstjenestene, i privat og offentlig sektor, for det enkelte personell og virksomheten. Kravet til forsvarlighet som rettes mot virksomheter omfatter en plikt til å tilrettelegge helse- og omsorgstjenestene slik at personell som utfører tjenestene gjøres i stand til å overholde sine lovpålagte plikter, og slik at den enkelte pasient eller bruker gis et helhetlig og koordinert tjenestetilbud. Hva som skal til for at personell anses å handle faglig forsvarlig, skal bedømmes ut fra det man kan forvente på bakgrunn av personellets kvalifikasjoner, arbeidets karakter og situasjonen ellers. Med kvalifikasjoner menes i denne sammenhengen både formelle kvalifikasjoner, det vil si godkjent helsefaglig utdanning, autorisasjon, lisens eller spesialistgodkjenning, og/eller realkompetanse oppnådd gjennom ikke-formell opplæring eller relevant arbeidserfaring som anerkjennes som tilstrekkelig av arbeidsgiver.
8.2.2 Godkjenningsordningene og oppgavedeling
Godkjenningsordningene for helsepersonell har som formål å ivareta kvalitet og pasientsikkerhet og omfatter autorisasjon, lisens og spesialistgodkjenning. Ordningene er regulert i helsepersonelloven kapittel 9. For omtale, se også kapittel 3.
Offentlig godkjenning skal være en sikkerhet for at helsepersonell med en bestemt tittel har en bestemt type kompetanse. Rettsvirkningen av offentlig godkjenning er at innehaveren får rett til å benytte en beskyttet tittel. Hvis godkjent helsepersonell begår pliktbrudd kan det reageres med en advarsel, tilbakekalling eller suspensjon av autorisasjon, lisens, og/eller spesialistgodkjenning. Det er stor oppslutning om godkjenningsordningene og de fungerer i all hovedsak etter hensikten.
Godkjenningsordningene kan fremstå som begrensende for riktig oppgavedeling. Det er imidlertid ikke noe i godkjenningsordningene i seg selv som gir grunnlag for slike stengsler. Flere viktige faggrupper som arbeider i helse- og omsorgstjenestene inngår ikke i godkjenningsordningene, men de omfattes like fullt av helsepersonellovens plikter når de yter helsehjelp. Offentlig godkjenning som helsepersonell er derfor ikke et krav for å omfattes av helsepersonelloven.
Helsepersonelloven peker på to grupper, leger og tannleger, som har egne oppgaver knyttet til yrkesutøvelsen som ikke annet helsepersonell har. Helse- og omsorgsdepartementet kan også gi forskrifter om at visse behandlingsmetoder bare kan utøves av nærmere angitt personell, en mulighet som i begrenset grad har vært brukt.
Med andre ord er det forsvarlighetskravet som i de fleste tilfeller skal veie tyngst i oppgaveutførelsen. Forsvarlighetskravet skal alltid skal være det avgjørende, også for oppgavedeling. Dagens regulering legger til rette for det, og gir et godt utgangspunkt for å utvikle riktig oppgavedeling og oppgaveutførelse innen rammene av forsvarlig tjenesteyting.
8.2.3 Ivaretakelse av forsvarlighetskravet ved oppgavedeling
Helsepersonellkommisjonen legger til grunn at forsvarlighetskravet alltid skal ivaretas ved vurderinger av ny og endret oppgavedeling. Oppgavedeling skal ikke gå utover pasientsikkerhet og kvalitet i tjenesteyting. Som nevnt peker helsepersonelloven på to grupper, leger og tannleger, som har egne oppgaver knyttet til yrkesutøvelsen som ikke annet helsepersonell har. Eksempelvis innebærer det at det i en uselektert pasientpopulasjon er vesentlig at nyoppståtte og uavklarte symptomer vurderes av lege som har bred differensialdiagnostisk kompetanse.
Oppgavedeling handler ikke om at alle skal kunne gjøre alt, men at oppgavene er riktig fordelt etter personellets kompetanse, oftest i et tverrfaglig samarbeid. Kvalitet i tjenestene og forsvarlighet forutsetter at de som skal utføre oppgavene får tilstrekkelig opplæring, og at personell med spesifikk kompetanse som hovedregel ikke gjør oppgaver andre kan løse. Noen personellgrupper har kompetanse som bare egen profesjon eller faggruppe kan forvalte. Eksempelvis er diagnostikk en egen kompetanse, mens gjennomføring av tekniske prosedyrer kan omfordeles til annet personell forutsatt at de får riktig opplæring og supervisjon. Dersom forsvarlighetskravet ikke ivaretas, kan det gi alvorlige konsekvenser eksempelvis ved at pasienter underbehandles eller overbehandles.
8.3 Utsette og redusere behovet for helse- og omsorgstjenester
Oppgavedeling starter med folkehelsearbeid, forebygging, tidlig innsats, helsefremmende arbeid og styrking av befolkningens helsekompetanse. Omtrent 87 prosent av sykdomsbyrden i befolkningen består av ikke-smittsomme sykdommer (Folkehelseinstituttet 2022a). Selv om levealderen har økt og folkehelsen er blitt bedre i løpet av de siste tiårene, består helseulikhetene. Blant annet er det er stor ulikhet i forventet levealder mellom ulike deler av befolkningen (Folkehelseinstituttet 2021).
Sosial ulikhet i helse skyldes blant annet skjevfordeling av økonomiske og sosiale ressurser, samt utdanning og arbeid i befolkningen. I arbeidet mot ulikhet i helse bør det legges til rette for sosialt bærekraftige lokalsamfunn, utjevning av den sosioøkonomiske gradienten i risiko; oppvekstsvilkår, utdanning, arbeidsmiljø, bomiljø, inntektssikring og en prispolitikk hvor flere lettere kan ha mulighet for å ta sunne valg (Helsedirektoratet 2018b, Dahl mfl. 2014).
Samlet vil det kunne være store helse-, økonomiske og personellmessige gevinster i et godt folkehelsearbeid, blant annet gjennom tiltak som fremmer befolkningens helsekompetanse, forebygging og annet helsefremmende arbeid. Forebygging og tidlig innsats kan bidra til at problemer ikke utvikler seg og blir omfattende og langvarige, få folk raskere tilbake og hjelpe dem til å mestre egne utfordringer, samt avverge eller utsette behov for tjenester fra helse- og omsorgstjenestene. Helsepersonellkommisjonen mener at en styrket satsing på folkehelse og forebyggingsarbeid vil kunne bidra til å redusere behovet for helse- og omsorgstjenester, og dermed også bidra til å redusere behovet for innsats fra helsepersonell.
Boks 8.3 Fysisk aktivitet og fysisk aktiv læring i skolen – Senter for fysisk aktivitet
Skolen er den arenaen der barn og unge deltar gjennom hele oppveksten, og er dermed den beste arena en for å utjevne sosial ulikhet i helse (Daly-Smith mfl. 2021). Grunnlaget for god helse og gode helsevaner legges tidlig og får betydning gjennom hele livsløpet (Daly-Smith mfl. 2020).
Ved Høgskulen på Vestlandet tilbyr Senter for fysisk aktiv læring (SEFAL) nasjonal kompetanseheving i fysisk aktiv læring (FAL). Målet er å kvalifisere lærenes kompetanse til pedagogisk fasilitering av fysisk aktivitet i fag. Hensikten med kompetansehevingen er å fremme undervisningspraksis som ivaretar elevenes faglige kunnskaper og ferdigheter, samtidig som det legges til rette for en mer fysisk aktiv, praktisk og variert skolehverdag (Chalkley mfl. 2022). Det å gi lærere stor grad av frihet til å forstå og innpasse FAL i egen undervisningspraksis er sentralt (Lerum mfl. 2021). SEFAL sin tilnærming gir lærere selv mulighet til å skape kvalitetskriterier for når, hvordan og hvorfor FAL er hensiktsmessig i undervisning.
SEFAL bygger på internasjonal og nasjonal forskning som plasserer skolen som en helsefremmende og forebyggende arena, inkludert norske skolebaserte forskningsprosjekt som Active Smarter Kids (ASK) og School in Motion (ScIM) (Kolle mfl. 2020). Disse og liknende internasjonale prosjekter har undersøkt effekten av fysisk aktivitet i skolen for skoleprestasjon, trivsel og helsevariabler har etablert tverrfaglige muligheter på utdannings- og helseperspektiver i skolen.
SEFAL – Senter for fysisk aktiv læring – Høgskulen på Vestlandet (hvl.no).
8.3.1 Folkehelsearbeid og forebygging
Folkehelsearbeid er samfunnets innsats for å påvirke faktorer som direkte eller indirekte fremmer befolkningens helse og trivsel, forebygger psykisk og somatisk sykdom, skade eller lidelse, eller som beskytter mot helsetrusler, samt arbeid for en jevnere fordeling av faktorer som direkte eller indirekte påvirker helsen (Regjeringen.no 2022a).
Folkehelsearbeidet er tverrsektorielt og tverrfaglig og foregår i all hovedsak utenfor helse- og omsorgssektoren. En systematisk oversikt som har sett på økonomiske analyser av over 50 folkehelseintervensjoner konkluderer med at for hver krone investert, får man i gjennomsnitt 14 kroner tilbake. Nasjonale innsatser gir som regel høyere gevinst enn lokale strategier, og lovgivning gir høyere avkastning enn andre tiltak. Det viser seg å være store variasjoner mellom ulike tiltak, og det er behov for mer kunnskap på området (Masters mfl. 2017).
Folkehelseloven fastsetter at folkehelse er et ansvar i alle sektorer, ikke bare i helse- og omsorgssektoren, og på alle forvaltningsnivåer, det vil si kommuner, fylkeskommuner og statlige myndigheter. Folkehelseloven bygger på fem grunnleggende prinsipper som er å utjevne sosiale helseforskjeller, «helse i alt vi gjør», bærekraftig utvikling, føre-var og medvirkning. Loven setter krav til politisk forankring av folkehelsearbeidet og for en langsiktig, systematisk innsats. Kommuner og fylkeskommuner skal fremme helse innen de oppgaver og med de virkemidler de er tillagt. Et systematisk folkehelsearbeid innebærer at kommuner og fylkeskommuner skal ha oversikt over helsetilstanden til befolkningen i sin kommune/sitt fylke og de faktorer som påvirker helsetilstanden. Denne kunnskapen og identifiserte folkehelseutfordringer skal legges til grunn i arbeidet med planstrategi og som grunnlag for fastsetting av mål og strategier gjennom kommuneplanarbeidet (Regjeringen.no 2021).
Kommunenes og fylkeskommunenes forpliktelse til å ivareta helsefremmende arbeid omfatter blant annet forebyggende arbeid for å fremme psykisk helse, ernæring og kostholdsrådgivning, arbeidet i helsestasjons- og skolehelsetjenesten, i tannhelsetjenesten og smittevernsarbeid for å nevne noe. Det er et utstrakt samarbeid og tverrfaglighet mellom ulike faggrupper innen blant annet sykepleie, ergoterapi, ernæring, tannhelse og muskel- og skjelettsykdommer som har kompetanse innen eksempelvis smittevern, folkehelsearbeid, psykisk helse og fysisk aktivitet. Disse gruppenes kompetanse er avgjørende for å lykkes med det forebyggende arbeidet.
8.3.2 Samfunnsmedisinsk kompetanse og kommunelegen
Samfunnsrettede tiltak er grunnleggende for å utjevne sosiale helseforskjeller. Samfunnsmedisinsk kompetanse er sentralt i det tverrsektorielle folkehelsearbeidet i kommunen og fylkeskommunen. Kommunen skal ha nødvendig samfunnsmedisinsk kompetanse for å ivareta oppgaver etter loven. Det omfatter samfunnsmedisinsk rådgivning i kommunens folkehelsearbeid, herunder epidemiologiske analyser, og hastekompetanse på kommunens vegne i saker innen miljørettet helsevern, smittevern og helsemessig beredskap.
Etter helse- og omsorgstjenesteloven skal kommunen ha en eller flere kommuneleger. Kommunelegen er en samfunnsmedisinsk stilling og samfunnsmedisin er en egen medisinsk spesialitet. God lokal tverrsektoriell forankring og styrking av det systematiske folkehelsearbeidet innebærer blant annet en styrking av den samfunnsmedisinske kompetansen i kommunene. Pandemien viste at det er et behov for å tydeliggjøre kommunelegens ansvar og samfunnsmedisinske oppgaver i henhold til kommunenes pålagte ansvar (NOU 2022: 5, Koronakommisjonen del 2). Kommunelegen er sentral i så henseende, som kommunens medisinske rådgiver og skal bidra til at kommunene ivaretar sine oppgaver innen systematisk folkehelsearbeid, miljørettet helsevern, smittevern og beredskap. Helsepersonellkommisjonen mener at kommunelegens samfunnsmedisinske ansvar bør tydeliggjøres og at funksjonen bør styrkes.
8.3.3 Oppgavedeling fra personell til pasienter og brukere
Pasienter og brukere er en stor ressurs som bør brukes bedre. Det er mange eksempler på overføring av oppgaver fra personell i helse- og omsorgstjenestene til pasientene selv, gjerne ved bruk av teknologiske løsninger. Dette kan være viktig for brukere og pasientenes mestring, selvstendighet og autonomi, samt fleksibilitet i hverdagen. Det kan også avlaste helse- og omsorgstjenestene og dermed frigi personell til andre gjøremål.
Boks 8.4 ParkinsonNet
ParkinsonNet handler om å skolere nødvendige og viktige grupper av helsepersonell som er ressurspersoner for personer med Parkinson og deres pårørende. Modellen er utviklet i samarbeid med brukerorganisasjonen, og bidrar til riktig og god kvalitet i behandlingen til pasientgruppen. Modellen kommer fra Nederland, og er anerkjent som den beste måten å organisere og tilby tjenester til gruppen på globalt.
Modellen har bidratt til bedre samhandling mellom nivåer og mellom tjenesteytere i den kommunale helse- og omsorgstjenesten og i spesialisthelsetjenesten. Det pågår en videreutvikling av modellen til andre kronikergrupper med nevrologiske sykdommer. Nevro-nett bygger på erfaringene fra Parkinson-Net og testes ut i Oslo. Piloteringen er et samarbeidsprosjekt mellom Oslo universitetssykehus, bydeler i Oslo og MS-forbundet.
Forsvarlighet, kvalitet og pasientsikkerhet skal legges til grunn også for slik oppgavedeling. Helsepersonellkommisjonen mener at det må være kombinasjonen av pasientens/brukerens mestring og livskvalitet, sammen med vurderingen av riktig bruk av personell og kompetanse som må legges til grunn for oppgavedeling mellom pasient/bruker og personell.
8.3.4 Helsekompetanse
Helsekompetanse er personers evne til å forstå, vurdere og bruke helseinformasjon for å treffe kunnskapsbaserte beslutninger relatert til egen helse. Tiltak som er rettet mot individer og systemer kan bidra til å øke helsekompetansen i befolkningen. Tiltak som er rettet mot individer kan være pasientopplæring, kurs og veiledning mot pasienter og brukerne med hensikt å øke personens helsekompetanse. Tiltak som er rettet mot systemer påvirker kompetansen indirekte gjennom strukturelle endringer i helse- og omsorgstjenesten, for eksempel endringer i hvordan tjenestene organiseres og hvordan pasienter og brukerne involveres. Begge tilnærminger er relevante for å øke helsekompetansen som kreves for å muliggjøre potensialet ved persontilpasset forebygging, diagnostikk, behandling og oppfølging (Helse- og omsorgsdepartementet 2019).
De frivillige brukerorganisasjonene er viktige for pasienter, brukere og pårørende fordi de tilbyr sosial støtte, inkludering og fellesskap, som et supplement til kommunale tilbud. Mange organisasjoner driver også et utstrakt likepersonsarbeid.
Organisasjonene har i tillegg mye kunnskap og dermed et potensial for å få en mer formalisert rolle i tjenesteutvikling og tjenesteleveranse i sykehus og kommuner. Organisasjonene står blant annet ofte bak utvikling og innovasjon ved å bistå i prosesser for tjenesteutvikling.
Brukerorganisasjonene, i tett samarbeid med helse- og omsorgstjenestene, kan bidra mer for å styrke helsekompetansen blant brukere, pasienter og pårørende. Blant annet kan informasjon-, rådgivnings og veiledningstjenester fra frivillige brukerorganisasjoner til brukere, pasienter og pårørende forsterkes. Det er imidlertid behov for å systematisere arbeidet, og å gi det støtte for å sikre forutsigbarhet og kvalitet i arbeidet. Helsepersonellkommisjonen vurderer at det bør utredes om og hvordan helse- og omsorgstjenestene kan inngå forpliktende samarbeidsavtaler med frivillige brukerorganisasjoner slik at de kan bidra til å fremme helsekompetansen i befolkningen.
8.3.5 Brukermedvirkning
Brukermedvirkning er et virkemiddel på individnivå, tjenestenivå og systemnivå. Det er en lovfestet rettighet som innebærer at brukere har rett til å medvirke, og at tjenesten har plikt til å involvere brukere (Helsedirektoratet 2022d). Brukermedvirkning som virkemiddel på tjeneste- og systemnivå er en viktig del av kunnskapsbasert praksis i utviklingen av helsetjenesten. Brukermedvirkning er også viktig for mestring og autonomi hos brukere og pasienter. Brukermedvirkning er et viktig prinsipp i helsetjenestene og brukernes rolle og grad av involvering er under kontinuerlig utvikling. All utvikling av tjenester bør skje i samarbeid med brukerorganisasjonene og brukermedvirkere i sykehus og kommuner.
Å lære å mestre egen sykdom gir bedre helse for den enkelte, samtidig kan det redusere behov for helse- og omsorgstjenester. Helsepersonellkommisjonen mener at helse- og omsorgstjenestene i større grad bør involvere brukerne i arbeidet med pasientforløp og utvikling av helse- og omsorgstjenestene, i tillegg bør de bruke tjenester i regi av brukerorganisasjonene. Å styrke samarbeidet mellom tjenestene og brukerorganisasjonene kan bidra til å sikre kvalitet og forsvarlighetskrav, samtidig som det vil avlaste helse- og omsorgstjenestene.
8.3.6 Oppgavedeling fra helsetjenesten til brukerorganisasjonene:
Brukerorganisasjoner supplerer som nevnt allerede helse- og omsorgstjenestene med kvalitetssikret informasjon, mestringskurs for ulike grupper, pårørende, og pasienter og brukere med store og sammensatte behov. Disse tjenestene utøves i stor grad i samarbeid med helse- og omsorgstjenestene. Slik avlaster brukerorganisasjonenes informasjonsråd og veiledningstilbud, og gir mindre belastning på helse- og omsorgstjenestene.
Helsepersonellkommisjonen foreslår at det utredes om ansvaret for dagens lærings- og mestringstilbud i helse- og omsorgstjenesten i større grad kan overføres til brukerorganisasjonene ved at de reguleres gjennom avtale mellom tjenestene og brukerorganisasjonene.
8.3.7 Erfaringskonsulenter
Erfaringskonsulenter er ansatte med bakgrunn og kompetanse fra egen erfaring som pasienter og brukere, og er fortrinnsvis ansatt innen psykiske helsetjenester. For å fremme riktig oppgavedeling mellom helsepersonell er det sannsynligvis fornuftig å bruke mer personell med annen bakgrunn i helse- og omsorgstjenestene. Det gjelder også i arbeid som helsefremming, forebygging og lavterskeltilbud, og som brobyggere mot helse- og omsorgstjenestene.
Boks 8.5 Erfaringskonsulenter på psykisk helse- og rusfeltet
Erfaringskonsulenter på psykisk helse- og rusfeltet er ansatt på bakgrunn av erfaringene med egen rusavhengighet og/eller psykisk uhelse, og som tjenestebrukere. Innenfor andre områder, for eksempel innen rehabilitering, har personer med egenerfaring funksjoner som likepersoner eller mestringsveiledere. Likepersoner er oftest frivillige, mens mestringsveiledere er ansatt i tjenestene.
Økt oppmerksomhet rundt ansettelse av erfaringskonsulenter i tjenestene er et internasjonalt fenomen (Ibrahim mfl. 2020). Det er et politisk mål å øke bruken av erfaringskompetanse i tjenestene, blant annet gjennom ansettelse av erfaringskonsulenter (Meld. St. 11 (2015–2016) Nasjonal helse- og sykehusplan 2016–2019). Det er godt dokumentert i internasjonal forskning at erfaringskonsulenter bidrar til bedre tjenester, selv om det også har vært noen utfordringer knyttet til erfaringskonsulenters bidrag i tjenestene (Åkerblom mfl. 2020, Repper og Carter 2011).
Det finnes tre ulike utdannings- og opplæringstilbud for erfaringskonsulenter i Norge. MB-programmet i Bergen er eldst, og er et samarbeid mellom NAV og Bergen kommune. Oslo kommune drifter Erfaringsskolen, og i Trondheim driver KBT (Kompetansesenter for brukererfaring og tjenesteutvikling) et yrkesrettet fagskoletilbud over ett eller to år.
I 2021 var det 205 årsverk for erfaringskonsulenter innen tjenestene rettet mot psykisk helse og rus i norske kommuner (Ose og Kaspersen 2021). 38 prosent av kommunene oppga å ha ansatt erfaringskonsulenter. Av de kommunene som ikke har ansatt erfaringskonsulenter, har over halvparten heller ikke planer om det (Ose og Kaspersen 2021). I en kartlegging av ansatte med erfaringskompetanse i spesialisthelsetjenesten (psykisk helsevern og tverrfaglig spesialisert rusbehandling), svarte 30 prosent av lederne som besvarte undersøkelsen at de hadde ansatte med erfaringskompetanse (Ose og Ådnanes 2019). Det ble rapportert om totalt 239 årsverk for ansatte med erfaringskompetanse i spesialisthelsetjenesten (rapporten konkluderer med at dette tallet sannsynligvis er for høyt på grunn av risiko for dobbelttelling).
De aller fleste erfaringskonsulenter (91 prosent) arbeider med enkeltbrukere (Ose og Kaspersen 2021). To av tre kommuner med erfaringskonsulenter oppga å ha tatt i bruk erfaringskonsulenters kompetanse på systemnivå. I mer enn halvparten av kommunene bidro erfaringskonsulentene i prosjektarbeid, og litt færre hadde kontakt med brukerorganisasjonene. I spesialisthelsetjenesten er det flere erfaringskonsulenter som har kontakt med brukerorganisasjoner enn som jobber med prosjektarbeid (Ose og Ådnanes 2019).
Oslo Economics (2022c) har utarbeidet en rapport om oppgavedeling for Helsepersonellkommisjonen. I rapporten anbefales det at helse- og omsorgstjenestene bør ta sin del av samfunnsansvaret for å inkludere personer i arbeidsfør alder som står utenfor arbeidslivet i arbeid. Helsepersonellkommisjonen støtter dette. Også der det for arbeidsgiver er lønnsomt å bruke personell med formell kompetanse, er det hensiktsmessig for samfunnet at også personer med lite formell kompetanse og eventuelle tilleggsutfordringer får delta i arbeidslivet (Oslo Economics 2022c).
Erfaringskonsulenter er en slik gruppe og de kan bidra til mer effektive tjenester. (Lloyd-Evans mfl. 2014, Bellamy mfl. 2017). I dag ansettes det erfaringskonsulenter som har egenerfaring som kompetanse, erfaringskonsulenter som har dobbeltkompetanse i form av egenerfaring og relevant helse- eller sosialfaglig utdanning, og erfaringskonsulenter med opplæring i rollen som erfaringskonsulent.
Det er vist at erfaringskonsulenter bidrar til recovery-orienterte tjenester, og at erfaringskonsulenter styrker innsatsen for økt brukermedvirkning og mer brukerorienterte tjenester (Ibrahim mfl. 2020). For brukeren kan erfaringskompetanse bidra til bedring av egen psykiske helse og styrke opplevelsen av håp, myndiggjøring og livskvalitet. For erfaringskonsulenten kan arbeidet gi helseeffekt i form av økt selvfølelse og følelse av å være nyttig.
Helsepersonellkommisjonen mener at det ligger et potensial i å satse på erfaringskonsulenter og gjøre dette til et yrke, da det vil gi flere muligheter til å ta i bruk egne erfaringer. Færre kan bli avhengige av trygdeytelser og det kan gi en positiv helseeffekt. Det trengs imidlertid mer kunnskap om erfaringskonsulentenes rolle, og hvordan denne kompetansen kan brukes på en effektiv måte i tjenestene.
8.4 Oppgavedeling i helse- og omsorgstjenestene
Riktig oppgavedeling er viktig for god samhandling og en bærekraftig bemanning av helse- og omsorgssektoren (Rambøll og Menon 2022). I helse- og omsorgstjenestene over hele landet arbeides det med prosjekter for å fremme riktig oppgavedeling og gode arbeidsprosesser. Prosjektene gir erfaringer som andre aktører kan lære av.
Boks 8.6 Farmasøyt i hjemmetjenesten i Tromsø kommune
Samhandlingsprosjektet Farmasøyt i hjemmetjenesten har som formål å skape bedre kvalitet på legemiddelbehandlingen til brukere i hjemmetjenesten i Tromsø kommune.
Legemiddelbehandling og overganger mellom tjenestenivå er to områder som representerer høy risiko for pasientsikkerheten.
Farmasøyt i hjemmetjenesten er et treårig innovasjonsprosjekt som startet opp i 2020. For å øke pasientsikkerheten og kvaliteten i legemiddelbehandlingen, ble det ansatt tre kliniske farmasøyter i hjemmetjenesten.
Det har vært tett samarbeid mellom ansatte i hjemmetjenesten, brukere, fastlege og spesialisthelsetjenesten i arbeidet.
Prosjektet er en del av den større satsingen Fremtidens helsetjeneste i hjemmet .
Gjennom dette prosjektet jobbes det med å utvikle en god arbeidsmetode for farmasøyten, og knytte sammen prosjektene innenfor denne satsingen til å vise vei til en fremtidig helhetlig og bærekraftig helsetjeneste.
Resultatene etter kun ett år er så gode at det er allerede nå er ønskelig å tenke langsiktig og stabiliserende, og få satt av midler til stillinger fremover.
Prosjektets resultater gir et stort potensial for spredning og implementering til andre enheter. Prosjektet fikk Forbedringsprisen for 2022.
www.itryggehender24-7.no.
Det er imidlertid rom for å oppskalere arbeidet for å fremme riktig oppgavedeling. Oslo Economics har identifisert 29 prosjekter som handler om oppgavedeling mellom helsefagarbeidere og andre personellgrupper i sykehus (Oslo Economics 2022b). En rapport om erfaringene fra Tørn-prosjektet, som drives av KS viser at relativt få kommuner hadde kommet i gang med å gjøre forsøk med annen deling av oppgaver mellom personellgrupper (KS og KPMG 2021).
Gitt de alvorlige utfordringene med tilgang til personell mener Helsepersonellkommisjonen at endringstakten må kraftig opp, og at arbeidet for å fremme effektiv organisering av arbeidsprosesser og riktig oppgavedeling må intensiveres.
8.4.1 Program for å fremme riktig oppgavedeling
Helsepersonellkommisjonen mener at helse- og omsorgstjenestene i større grad må forpliktes til å arbeide strukturert med bedre organisering av arbeidsprosesser og riktig oppgavedeling. Det er også en utfordring at pilotprosjekter og andre tiltak i stor grad ikke evalueres og dokumenteres, samt at prosjekter med gode resultater ikke spres og implementeres andre steder hvor forutsetningene for dette er til stede.
Helsepersonellkommisjonen foreslår å sette i gang et systematisk og forpliktende kvalitetsutviklingsprogram som skal fremme arbeidet for bedre organisering av arbeidsprosesser og riktig oppgavedeling i helse- og omsorgstjenestene over hele landet. Det foreslås at programmet finansieres med 300 millioner kroner per år i ti år.
Programmet foreslås å være en utvidelse av Tørn-prosjektet, som drives av KS og som er rettet mot omsorgstjenestene i kommunene, til også å omfatte de øvrige delene av helse- og omsorgstjenesten, inkludert spesialisthelsetjenesten. KS og de regionale helseforetakene foreslås å få ansvar for å drive programmet i samarbeid. De skal blant annet gi prosessuell bistand til kommuner og helseforetak i utviklingsarbeidet for å fremme riktig oppgavedeling i enheter, mellom enheter og på mellomnivåene i helse- og omsorgstjenesten. Det skal legges til rette for partssamarbeid og medarbeiderinvolvering på alle nivåer i programmet. Brukere skal involveres der det er relevant. Programmet skal blant annet:
Omfatte alle personellgrupper og ikke være begrenset til å omfatte oppgavedeling mellom leger, sykepleiere og helsefagarbeidere.
Bidra til kartlegginger for strategisk kompetansekartlegging, kartlegginger for å avdekke variasjon, modellutprøving, og prosjekter for å fremme riktig oppgavedeling.
Omfatte ledelse og prosessledelse, og egnede metoder for å fremme riktig oppgavedeling.
Omfatte vurderinger av hvordan helt nye personellgrupper kan bidra i helse- og omsorgstjenestene.
Omfatte utvikling av arbeidstidsordninger som bidrar til å fremme gode arbeidsprosesser, riktig oppgavedeling og et godt arbeidsmiljø, jamfør kapittel 9.5.4.
Prosjektene i programmet skal evalueres og dokumenteres, og resultatene skal spres gjennom eksempelvis veiledere og retningslinjer
Legge til rette for tilgjengeliggjøring, implementering og spredning av resultater som har vist god effekt i arbeidet med å understøtte god oppgavedeling.
Modellutprøving og prosjektene kan og bør omfatte bruk av personellbesparende teknologi i et kvalitetsutviklingsperspektiv. Det vil imidlertid være et supplement til forslaget i kapittel 12 om digitalisering og teknologisk utvikling. Der foreslår kommisjonen at det etableres et forskningsprogram for utvikling av ny teknologi og innovative arbeidsprosesser som fører til redusert behov for arbeidskraft i helse- og omsorgstjenestene.
Helsedirektoratet skal forvalte tilskuddsordningen i programmet, men tilskudd gis etter en prioritering fra KS og de regionale helseforetakene. En del av midlene skal settes av til evaluering og spredning av prosjekter med godt resultat. Helsedirektoratet skal også:
arbeide for å identifisere og avklare forhold i regulering og finansiering og andre strukturer som hemmer riktig oppgavedeling, og
utvikle relevante indikatorer for oppgavedeling.
8.4.2 Fagarbeiderkompetanse som utgangspunkt for planlegging av oppgaveutførelse
Fagutdanningene og utdanningene som gir yrkeskompetanse innen helse- og oppvekstfag tilbys som videregående utdanning over hele landet. Den desentraliserte utdanningsstrukturen gir et godt grunnlag for bemanning av helse- og omsorgstjenestene. Utdanningene er basert på læreplaner med kompetansemål og gir mulighet for mange påbygninger gjennom yrkeslivet. Høyere yrkesfaglig utdanning ivaretas av fagskolene. Fagskolene er et yrkesrettet alternativ til høyskole og samarbeider med næringslivet, kommuner og sykehus om utdanningsprogrammer slik at de får dekket sine kompetansebehov.
Boks 8.7 Fagbrev og yrkeskompetanse i helse- og oppvekstfag
Videregående utdanninger som fører til fagbrev: Aktivitør, ambulansearbeider, barne- og ungdomsarbeider, fotterapeut, ortopeditekniker, helsefagarbeider og portør.
Videregående utdanninger som fører til yrkeskompetanse: Apotektekniker, helsesekretær, tannhelsesekretær og hudpleier.
Det er et stort og urealisert potensial for bedre bruk og utvikling av fagarbeideres kompetanse gjennom hele yrkeslivet. Mye kan også tyde på at fagarbeidere i stor utstrekning ikke får brukt sin kunnskap og ferdigheter i jobben i helse- og omsorgstjenestene, og en tredjedel ønsker seg større utfordringer på jobb. Det er dessuten forskjeller på hvilke arbeidsoppgaver fagarbeidere tildeles. Det kan variere mellom tider på døgnet, mellom avdelinger på samme arbeidsplass, mellom arbeidsplasser, mellom kommuner og mellom sykehus (Ingelsrud og Falkum 2017). Slike forskjeller kan ofte ikke forklares eller begrunnes på en tilfredsstillende måte.
Det er stor etterspørsel etter fagarbeidere i helse- og omsorgstjenestene, særlig helsefagarbeidere. Etterspørselen kommer sannsynligvis til å øke om prinsippet om å bruke fagarbeiderkompetanse som utgangspunkt for planlegging av oppgaveutførelse følges opp i tjenestene. Det vil kreve et systematisk og langsiktig arbeid å imøtekomme etterspørselen, men den kan blant annet møtes ved at det satses på utdanning og læreplasser og at det legges til rette for livslang læring og karriereveier som for fagarbeidere i helse- og omsorgstjenestene gjennom hele yrkeslivet.
Utdanning av fagarbeidere
Helsepersonellkommisjonen anbefaler å satse mer på utdanning av fagarbeidere som er relevante for helse- og omsorgstjenestene. Det er et felles ansvar for helseforetak og kommuner. Det innebærer at både kommuner og helseforetak må forplikte seg til å ta sin del av ansvaret for utdanning av faggruppene, og tilby flere læreplasser.
Nasjonal helse- og sykehusplan 2020–2023 (Meld. St. 7 (2019–2020)) inneholdt en satsing på fagarbeidere i sykehus ved å:
Øke antall lærlinger både i helsefag og andre lærefag som er relevante i sykehus i løpet av perioden 2020–2023.
Krav om å opprette et opplæringskontor for helsefaglærlinger og andre relevante lærefag i hvert helseforetak, enten alene eller i samarbeid med andre helseforetak.
Krav om at de regionale helseforetakene skulle opprette et nasjonalt kompetansedelingsprosjekt for å følge opp målet om flere lærlinger i planperioden, under ledelse av Helse Vest RHF.
Helsepersonellkommisjonen anbefaler en videreføring av denne satsingen.
Det jobbes også aktivt i kommunene med å øke antallet læreplasser innenfor helsearbeiderfaget i oppfølgingen av Samfunnskontrakt for flere læreplasser 2022–2026 mellom myndighetene, KS, Spekter og andre parter i arbeidslivet. Samfunnskontrakten har som målsetning at alle som er kvalifiserte søkere til en læreplass skal få tilbud om dette. Den har som hovedstrategi å utvikle det lokale og regionale arbeidet for å skaffe flere læreplasser, og at partene forplikter seg til å sette i gang tiltak på eget initiativ (KS 2021c).
Helsepersonellkommisjonen mener likevel det bør vurderes andre virkemidler for å forsterke omfanget av læreplasser i den kommunale helse- og omsorgstjenesten. Et strukturert og planmessig arbeid for å sikre god tilgang til fagarbeidere i helsefag vil være svært viktig for å opprettholde et likeverdig kommunalt tjenestetilbud til befolkningen i hele landet.
Livslang læring og karriereveier for fagarbeidere
Livslang læring og muligheter for faglig utvikling er grunnleggende for å beholde fagarbeidere som fagarbeidere gjennom hele yrkeskarrieren. Intern skolering og fagutvikling på arbeidsplassen er viktig for å bygge på denne kompetansen. I tillegg er fagskolens tilbud innen helsefag i stor grad rettet mot yrkesaktive som ønsker seg faglig påfyll. Fagskoleutdanningen i disse fagene fører imidlertid i liten grad til endring i stilling, men gir økt faglig selvstendighet (Skålholt mfl. 2020). Det er et potensial i å utvikle samarbeidet mellom fagskolene og helse- og omsorgstjenestene, blant annet for å etablere studietilbud med tydeligere arbeidslivsrelevans og som kan inngå i et strukturert karriereløp for fagarbeidere. I fagskolene er det etablert utdanninger på ulike fagområder som kan bidra til bedre organisering av arbeidsprosesser og riktig oppgavedeling:
Kirurgisk virksomhet som skal gi økt kompetanse innen hygiene og smittevern, sterilforsyning og det kirurgiske pasientforløpet.
Eldre og livsmestring som skal gi spisskompetanse i arbeid med eldre mennesker blant annet ved å kunne planlegge, organisere og iverksette tiltak for eldre i samarbeid med brukere, pårørende, medarbeidere og andre yrkesgrupper innenfor helse- og omsorgssektoren, samt kompetanse som ivaretar og sikrer faglig forsvarlighet.
Logistikk og service i helsetjenesten.
Sterilforsyningsteknikk og smittevern som skal kvalifisere til å beherske renhold og spesialrenhold av lokaler, instrument og utstyr, og gjennom dette også ha kompetanse i hvordan smitteveier kan brytes og smittespredning hindres.
Velferdsteknologi som skal bidra til å møte behov for økt kompetanse innen sektorovergripende og tverrfaglig teknologisk assistanse rettet mot trygghet, sikkerhet, samfunnsdeltagelse samt styrke den enkeltes evne til å klare seg selv i hverdagen til tross for sykdom og sosial, psykisk eller fysisk nedsatt funksjon.
8.4.3 «Hus-og-hytte» – kombinerte stillinger innen tjenestene
De fleste stillinger i helse- og omsorgstjenesten er knyttet til ett tjenestested, og det vil fortsatt være hovedregelen. Kombinerte stillinger, der den ansatte har flere arbeidssteder, er en vanlig ansettelsesform mellom universitets- og høyskolesektoren og helse- og omsorgstjenesten. Helsepersonellkommisjonen mener at personell i slike kombinerte stillinger representerer en effektiv kanal for overføring av både kodifisert og taus kunnskap og bidrar til bedre kulturforståelse og innsikt mellom og innenfor tjenestestedene. Slike stillinger kan være en attraktive for personellet.
Kommisjonen velger å benevne slike kombinerte stillinger med begrepet «hus-og-hytte». Det innebærer at arbeidstaker har hovedstilling ett sted, der har vedkommende sitt «hus» og vil arbeide mesteparten av arbeidstiden der. Hen har en bi-stilling et annet sted, på en «hytte», og arbeider der av og til. Slike stillinger kan etableres mellom enheter ved ett tjenestested, mellom like eller forskjellige enheter (for eksempel på tilsvarende avdeling på flere sykehus), og på tvers av tjenestenivåer (i en kommune og ved et sykehus).
For slike stillinger kan man avtale en fast periode i «hytta», for eksempel en dag hver uke eller en uke per måned. Det kan også legges opp til mer uregelmessige opphold de forskjellige stedene, avhengig av behov og muligheter for arbeidsgiverne og arbeidstaker.
Kombinerte stillinger skiller seg fra ordninger med interne bemanningsbyråer som formidler personell til andre enheter og avdelinger for kortere eller lengre oppdrag. Stillinger gjennom interne bemanningsbyråer er ikke faste, selv om de kan tilpasses etter ønsker fra både arbeidsgiver og arbeidstaker.
Partssamarbeid vil være viktig ved etablering av kombinerte stillinger. Det gjelder blant annet for å avklare juridiske og tariffmessige forhold, omfang av denne typen stillinger gjøre tilpasninger for ulike faggrupper og åpne for individuelle tilpasninger, eksempelvis til arbeidstakeres livssituasjon og livsfaser for øvrig.
Kombinerte stillinger kan være et virkemiddel for å hente inn personell på tvers av enheter ved behov. Eksempelvis kan det på en sykehusavdeling være svært høy aktivitet, mens det samtidig på andre avdelinger kan være forholdvis rolig. I dagens situasjon er det krevende å hente personell på tvers av avdelinger for å avhjelpe i slike situasjoner. Personellet kan være spesialisert og føle seg ukomfortabel med å arbeide med andre oppgaver i et annet arbeidsmiljø.
For enkelte stillinger kan personellbehovet for beredskapsformål være vesentlig høyere enn under normale forhold. Et eksempel er personell på intensivavdelinger, der det kan være svært høy belastning og et stort personellbehov under alvorlige ulykker eller andre spesielle og sjeldne hendelser som under en krig eller en pandemi. Det vil for slike tjenester være behov for å ha store personellressurser tilgjengelig en sjelden gang. For at personellet skal kunne brukes fornuftig under normale forhold, kan en hus-og-hytte-ordning for intensivpersonell innebære en fast regelmessig periode ved intensivavdeling (hytte), og at personellet resten av tiden arbeider ordinært ved annen sengepost ved sykehuset (hus).
Personellet må gis nødvendig opplæring, slik at overgangen mellom stillingssteder blir trygg og hensiktsmessig både for arbeidstaker, kolleger og arbeidsgiver. Samarbeid om personell på tvers av enheter kan gi andre positive utfall, slik som felles rutiner, større fleksibilitet og læring på tvers av enhetene. Helsepersonellkommisjonen vurderer at hus-og-hytte-stilinger kan bidra til betydelig kompetanseoverføring og kompetanseheving på tvers av tjenestesteder.
Kombinerte stillinger innen tjenestene vil medføre en viss kostnad, men det er rimelig å anta at det også utgjør et betydelig effektiviseringspotensial. Blant annet kan innleie av personell sannsynligvis begrenses.
8.4.4 Samhandling, team og oppgavedeling
Teamarbeid er en utbredt arbeidsform i helse- og omsorgstjenestene, og ofte en forutsetning for helhetlig tjenesteyting til pasienter og brukere. Teamene kan være organisert innad i enheter, på tvers av enheter og med deltakere fra ulike tjenestenivåer. God kompetanse i eget fag, og at alle i teamet kjenner til hverandres kompetanse og ansvarsområder, er viktig for å ta ut hele potensialet i teamorganisering. Godt og strukturert teamarbeid kan bidra til å fremme samhandling, god organisering og riktig oppgavedeling. Det kan også bidra til forbedret pasientsikkerhetskultur og kvalitet (Aaberg 2022).
Det krever imidlertid spesifikk kompetanse å jobbe på denne måten og at det kan være behov for tiltak for å sikre at de ansatte får kompetansepåfyll fra egen fagprofesjon, i et arbeidsmiljø utenfor teamet (Melby mfl. 2022).
Pasienter og brukere som får tjenester både fra kommuner og sykehus, trenger helhet i tjenestetilbudet. Samarbeid mellom tjenestenivåene styrker faglig kompetanse og kvalitet, samtidig som arbeidsoppgavene effektiviseres. Strukturert og kvalitetssikret oppgavedeling i samhandling mellom spesialisthelsetjenesten og de kommunale helse- og omsorgstjenestene, er viktig for å bygge et helhetlig tjenestetilbud. Helsefellesskapene er etablert som et virkemiddel for å skape en mer sammenhengende og bærekraftig helse- og omsorgstjeneste. Nasjonal helse- og sykehusplan 2019–2023 oppfordret helsefellesskapene til å sette konkrete mål for deling av kompetanse mellom spesialisthelsetjenesten og den kommunale helse og omsorgstjenesten.
8.4.5 Ledelse av arbeid for oppgavedeling i kommuner og sykehus
Utfordringene knyttet til arbeidet for riktig oppgavedeling og løsningene for å lykkes er i stor grad sammenfallende i kommuner og sykehus. Som tidligere nevnt er ledelsesforankring særlig viktig for å lykkes med arbeidet for riktig oppgavedeling (Oslo Economics 2022c).
Boks 8.8 Tørn-prosjektet
Tørn-prosjektet er sannsynligvis det mest strukturerte prosjektet i Norge som fremmer riktig oppgavedeling. Prosjektet er rettet mot omsorgstjenestene. I prosjektet arbeides det blant annet med nye arbeids- og organisasjonsformer, tiltak for å øke heltidsandelen blant de ansatte og å øke andelen ansatte med formell helsefaglig kompetanse. Rundt 60 kommuner deltar i prosjektet.
Tørn-prosjektet har som formål å bidra til forbedring av arbeidsformer og organisering av arbeidet i omsorgstjenesten, gjennom modellutprøving og spredning av erfaringer og kunnskap til andre kommuner. Bakgrunnen er utfordringsbildet som tjenestene står overfor, der demografiske endringer, trang kommuneøkonomi, rekrutteringsutfordringer og høy deltidsandel i helse- og omsorgstjenestene gjør det vanskelig for mange kommuner å møte etterspørselen etter tjenester.
Per oktober 2022 var arbeidet delt inn i fire piloter med deltakelse fra 66 kommuner:
ny oppgavedeling,
ny organisering av arbeidet og arbeidstid,
oppgavedeling og organisering av arbeidstiden, og
målrettet bruk av velferdsteknologi i ny oppgavedeling.
Hver pilot er organisert som læringsnettverk med jevnlige samlinger. Mellom samlingene driver kommunene utviklingsarbeid på utvalgte tjenestesteder i helse- og omsorgstjenestene, med jevnlig veiledning og oppfølging i arbeidet.
Prosjektet inngår i Kompetanseløft 2025 og Opptrappingsplan for heltid og god bemanning i omsorgstjenesten, og ledes av KS.
KS (2022b).
Ledelse omfatter å styre, lede og organisere en virksomhet, inkludert ledelse av prosesser. Kompetanseplanlegging er også en lederoppgave og er mer utfyllende omtalt i kapittel 13.3 om god ledelse av arbeidet med strategisk kompetanseutvikling. God kompetanseplanlegging er også en forutsetning for riktig oppgavedeling og en forutsetning for at helse- og omsorgstjenestene skal kunne oppfylle sitt samfunnsoppdrag. Kompetanseplanlegging handler både om kompetanseutvikling for den enkelte ansette, å sette sammen et tverrfaglig team med kompletterende kompetanse, samt å organisere arbeidsprosesser.
For at oppgavedeling skal prioriteres, er det avgjørende at arbeidet er forankret hos ledelsen, i hele styringslinjen fra avdelingsleder til administrerende direktør på sykehus, og fra enhetsleder til helse- og omsorgssjefen i kommunen.
Ledere kan påvirke oppgavedelingen direkte gjennom utforming av bemanningsplaner og fordeling av oppgaver, men er også viktige for holdningsarbeid og motivasjon av ansatte. God forankring og ny oppgavedeling er avhengig av at ledelsen har kunnskap om gevinster og utfordringer ved nye måter å løse oppgavene på. Ledelsen trenger kunnskap om personellgruppenes kompetanse for å lykkes med oppgavedelingen, og trenger også kompetanse i teamarbeid og teamledelse. Gode ledere kan dessuten bidra til å redusere usikkerhet og motstand blant egne ansatte ved ny oppgavedeling og til å legge til rette for at ansatte kan gjøre oppgaver som de ikke gjorde før.
Ledere trenger kompetanse til blant annet å lede endringsarbeid, herunder kunnskap om prosessledelse. En rapport om erfaringene fra Tørn-prosjektet fra 2021 viste at relativt få kommuner hadde kommet i gang med å gjøre forsøk med ny deling av oppgaver mellom personellgruppene (KS og KPMG 2021). Rapporten viste også at det er behov for å styrke kompetansen innen bemanningsledelse i kommunene. Videre ble det sett på som komplisert å se arbeidstidsordninger i sammenheng med heltidskulturarbeid, bruk av kompetanse og organisering av arbeidsoppgaver, og å jobbe med dette i praksis i turnusplanleggingen.
Gode planleggingsverktøy er viktige i utøvelse av ledelse som fremmer riktig oppgavedeling. Mange kommuner bruker begrepet omsorgstrapp for å beskrive LEON-prinsippet (Laveste Effektive Omsorgsnivå), og tiltakskjeder for å vise til at det finnes mange typer helse- og omsorgstjenester og at disse må sees i sammenheng ved tildeling av tjenester. Prinsippet innebærer at helse- og omsorgstjenester gis på laveste effektive omsorgsnivå. For eksempel vil begrepet omsorgstrappen vise til en sammenheng der økende hjelpebehov møtes med økende og mer omfattende tjenestetilbud av ulik art (Regjeringen.no 2016).
Boks 8.9 Planleggingsverktøy – innsatstrapp og ressurskalkulator
Agenda Kaupang har videreutviklet omsorgstrappen til en innsatstrapp. Innsatstrappen brukes i flere kommuner. Til innsatstrappen er det utviklet en tilhørende ressurskalkulator som er et faglig og ressursmessig prioriteringsverktøy. Den bidrar til å vurdere økonomiske og personellmessige ressurser og forhold ved ulike behovsdekninger opp mot hverandre. Ressurskalkulatoren tydeliggjør hva en enkelt tjeneste vil legge beslag på av ressurser og gjør det mulig å sammenligne alternative løsninger og betydningen av å rette innsatsen mot tiltak på forskjellige trinn. Verdi for brukeren sees i forhold til ressursbruken. Den gir også kommunen muligheten til å dele på kunnskap om ressursbruken mellom tjenesteområder og ansatte.
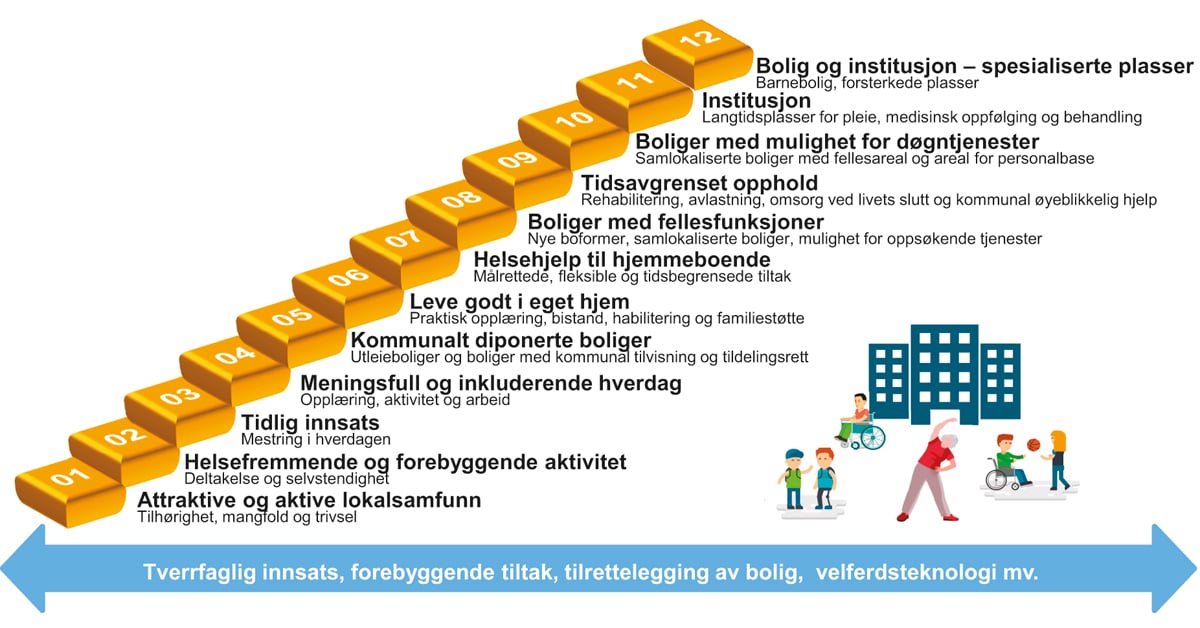
Figur 8.3 Helhetlig innsatstrapp
Illustrasjon fra Agenda Kaupang oversendt Helsepersonellkommisjonen.
Agenda Kaupangs innsatstrapp i figuren legger vekt på forebyggende arbeid som skjer i kommunene. En helhetlig planlegging av alle tjenesteområder i kommunen som styrker de lavere trinnene i innsatstrappen, kan bidra til å utsette, og i noen tilfeller gjøre at det ikke er behov for, ressurskrevende kommunale helse- og omsorgstjenester.
Verktøyet benyttes for å skape mest mulig nytteverdi for innbyggeren innen rammen av fag, folk og penger.
I spesialisthelsetjenesten har eksempelvis Helse Vest RHF utviklet en metodikk for strategisk kompetanseplanlegging som er beskrevet i kapittel 10.13 (livslang læring – kunnskap og kompetanseutvikling i helse- og omsorgstjenestene). Metodikken er basert på scenarioanalyse som har til hensikt å bidra til å forstå drivkrefter og forberede seg på hva som kan skje i fremtiden. Metoden kaster nytt lys på veivalg, alternative utviklinger og beslutninger. Kvantifiseringen av scenarioene er gjort ved hjelp av Nasjonal Bemanningsmodell som er et fremskrivningsverktøy som brukes til å tallfeste behov for kompetanse og tilgjengelig kompetanse (Helse Vest RHF 2022b).
Dette er to eksempler på prosessverktøy som er i bruk. Det finnes flere. Felles for dem alle er at tilgjengeliggjøring av prosessverktøy for ledere, sammen med opplæring i bruk av dem, kan bidra til å forenkle og effektivisere arbeidet med riktig oppgavedeling og effektiv organisering.
8.4.6 Arealer og bygg som bidrar til å fremme riktig oppgavedeling
Utforming av arealer og bygg i helse- og omsorgstjenestene har stor betydning for en effektiv tjenesteyting og ressursbruk. Det påvirker, sammen med brukervennlige IKT-løsninger, dermed mulighetene for å implementere en god oppgavedeling.
Ny teknologi kan utløse muligheter for en overgang til mer fleksibilitet i organiseringen av oppgaver. Verktøy og systemer kan bidra til å støtte personell til å kunne utføre nye typer oppgaver. Systemer for informasjonsdeling kan bidra til en mer effektiv flyt av oppgaver mellom yrkesgrupper eller enheter. Ved innføring av ny teknologi og støttesystemer kan det derfor være fornuftig å samtidig vurdere den samlede organiseringen av arbeidet og oppgavedelingen. Det samme gjelder når man planlegger for og tar i bruk nye bygg og arealer.
Utforming av bygg og arealer må ta høyde for at personell er en knapphetsressurs. Bygg og arealers utforming bør i størst mulig grad understøtte behovene til pasienter og brukere, og personellets behov i jobbutførelsen, med sikte på økt produktivitet.
Riktige løsninger baseres på behovene i de ulike pasientforløpene, og må samtidig legge til rette for effektiv tjenesteyting. For eksempel kan en lege betjene flere prosedyrerom eller operasjonssaler parallelt. For å korte ned tiden per pasient, kan man ha flere polikliniske rom til rådighet, slik at prosedyrer kan gjennomføres med kort intervall mellom pasienter, og slik at det er rom til samtale med pasienter, brukere og pårørende slik at taushetsplikten og personvernet overholdes.
I rapporten «Bemanningsutfordringene i helse- og omsorgsektoren – utfordringsbildet og løsningsdimensjoner» beskriver Rambøll og Menon (2022) kapital og arbeidskraft som de to innsatsfaktorene med størst betydning for produksjon. Med kapital forstås infrastruktur og teknologi, man kan tilføre ny kapital ved å investere i for eksempel bygninger, utstyr og annen teknologi.Rambøll og Menon skriver at arbeidskraft og kapital til dels er substitutter. Skal man øke produksjonen av helse og omsorgstjenester kan dette oppnås enten ved å investere i kapital eller ved å ansette flere i helse- og omsorgssektoren.
Rapporten viser til at Norge over tid har investert mindre i kapital sammenlignet med Danmark og Sverige, men har økt sysselsettingen i helsetjenesten. Dette støttes av Riksrevisjonens (2021) undersøkelse av helseforetakenes investeringer i bygg og medisinsk-teknisk utstyr. Den peker på at den tekniske tilstanden til bygningsmassen i et flertall av helseforetakene har blitt forverret over tid, og at gjennomsnittsalderen på medisinsk-teknisk utstyr har økt fra 2015 til 2020. I 2019 brukte regionene i Norge mellom fem og elleve prosent av de totale utgifter på investeringer, sammenlignet med 2010 hvor tallene lå på mellom syv og tjuefem prosent (Rambøll og Menon 2022). Investeringer i FoU og i medisinsk utstyr ser jevnt over ut til å stagnere. Helse Sør-Øst skiller seg ut ved at investeringer i datautstyr økte i perioden 2014–2017.
Rambøll og Menon (2022, s. 73) skriver videre følgende om produktivitetsveksten for hele sektoren som følge av manglende investering i kapital over tid:
«En annen analyse gjennomført av Menon i 2017 underbygger funnene til de ovennevnte analysene. Analysen viser også at investeringstakten i helseforetakene har falt (Theie mfl. 2017). For å demme opp for et stadig økende behov for helsetjenester, har drift blitt prioritert fremfor investering. Som følge av dette har kapitalintensiteten falt. Dette har bidratt til at produktiviteten i spesialisthelsetjenesten ikke har vokst de siste ti årene.
I analysen beregner Menon at den gjennomsnittlige produktivitetsveksten i helsesektoren samlet har ligget rundt 0,32 prosent det siste tiåret. Som beskrevet tidligere baserer SSBs referansebane seg på en forutsetning om 0,5 prosent produktivitetsvekst per år fremover. Den gjennomsnittlige produktivtetsveksten i helsesektoren er dermed vesentlig lavere enn produktivitetsveksten SSB legger til grunn. Fortsetter denne utviklingen vil behovet for årsverk øke deretter.»
Rapporten hevder at en årsak til at produktivitetsutviklingen i helse og omsorgstjenesten er så lav, er at effektivisering går tapt fordi investeringer i teknologi, oppgradering av utstyr og vedlikehold av bygg er nedprioritert. Det er ikke fordi de som jobber i helse- og omsorgssektoren har blitt mindre produktive.
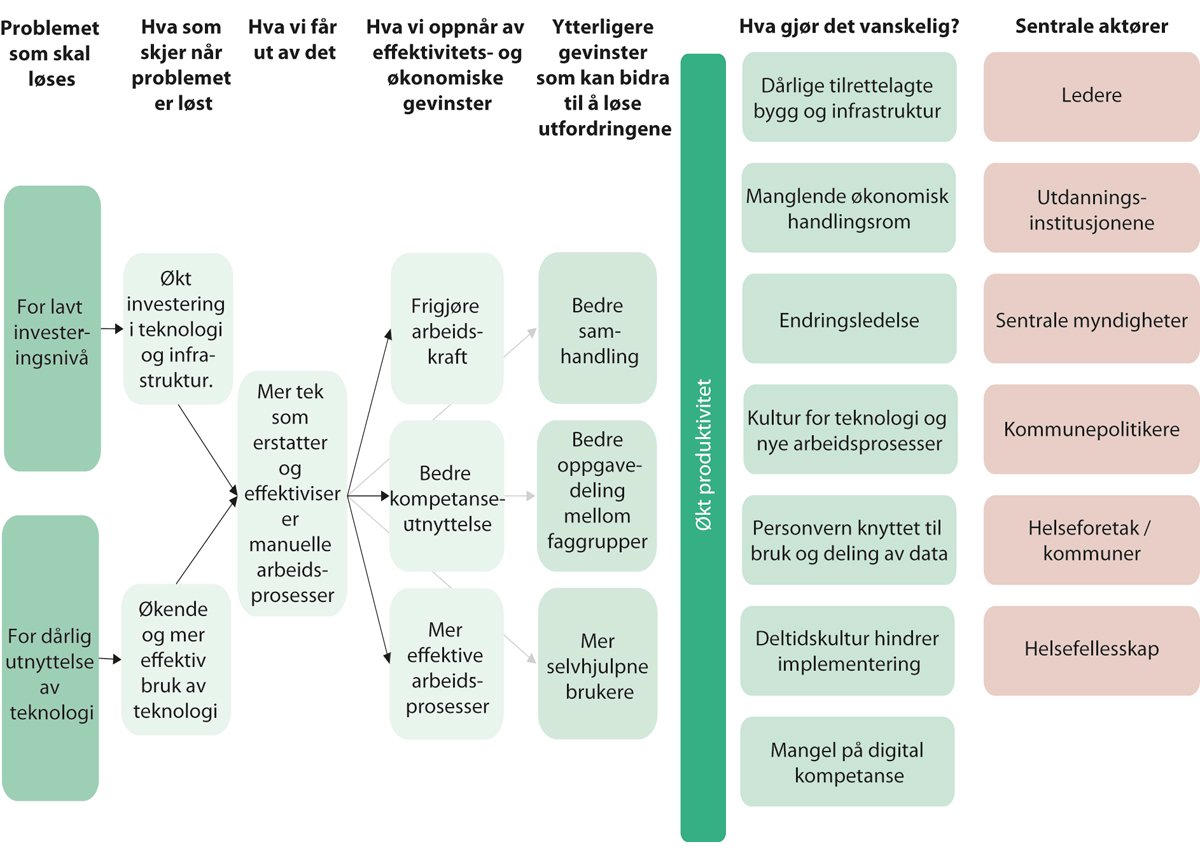
Figur 8.4 Gevinstanalyser av teknologi og infrastruktur
Rambøll og Menon (2022) figur 8.9.
Med andre ord viser flere studier og rapporter at areal og ressurser i stor grad påvirker produktiviteten for personellet ved sykehus. Byggene som ansatte jobber i, må være hensiktsmessig store og tilpasset pasientenes og de ansattes behov.
Uhensiktsmessig eller manglende areal går på bekostning av de ansattes produktivitet, fordi hver enkelt ansatt da får gjort mindre pasientbehandling. Det fører i neste omgang til at det trengs flere ansatte for å dekke samme behov for helsetjenester. Resultatet er høyere driftskostnader. Dermed vil kortsiktig kostnadseffektivisering i investeringer føre til unødvendig høye driftskostnader på lengre sikt.
Helsepersonellkommisjonen anbefaler å vurdere konsekvensene for personellets produktivitet i vurderingen i planleggingen og dimensjonering av nye bygg i helse- og omsorgstjenestene. Det betyr at byggenes evne til å understøtte produktivitetsøkning, gitt den totale ressursbruken, må inn i investeringskalkylen på samme måte som kostnader per kvadratmeter.
8.4.7 Oppgavedeling i beredskapssituasjoner
Fleksibilitet i oppgavedeling og oppgaveutførelse er svært viktig i beredskapssituasjoner. Organiseringen av helse- og omsorgstjenestene i en normalsituasjon legger føringer for mulighetene for å skalere tjenestene etter behov i beredskapssituasjoner. Tjenesteyting i beredskap vil ofte kunne medføre behov for endret oppgavedeling mellom personell. Gode beredskapsplaner og samarbeidet mellom ledelsen, tillitsvalgte og verneombud er avgjørende for å lykkes med dette.
Det er viktig for arbeidsgiver å ha oversikt over kompetansesammensetningen og planer for kompetanseheving utløst av beredskapssituasjoner av ulik art. Eksempelvis kan det ofte være hensiktsmessig å organisere personellet i tverrfaglige team i beredskapssituasjoner. For å legge til rette for fleksibilitet i beredskapssituasjoner, er det behov for kompetansetiltak og opplæringsprogrammer for helsepersonell som er rettet mot slike situasjoner. Alle aktørene i helse- og omsorgstjenestene må kjenne til det helhetlige planverket, samt egen rolle i slike planer. Aktørene omfatter kommuner, fylkeskommuner, statsforvaltere og helseforetak, men også fastleger, avtalespesialister og private aktører.
I beredskapssituasjoner kan det bli nødvendig å mobilisere personellressurser som ikke arbeider i helse- og omsorgstjenestene. Det kan gjelde lærlinger, studenter, pensjonert helsepersonell med offentlig godkjenning og annet helsepersonell som ikke arbeider i helse- og omsorgstjenestene. Under pandemien ble det etablert gode rutiner for samarbeid mellom helse- og omsorgstjenestene og utdanningssektoren for slik mobilisering. Under pandemien bidro også ideelle og private helseaktører på viktige områder for pandemihåndteringen. Med flere aktører å spille på, oppnår helse- og omsorgstjenesten fleksibilitet og mulighet til raskt å skalere opp eller ned tjenester, og å etablere nye typer av tjenester eller forsterkede tilbud lokalt. Dette har betydning for den samlede helseberedskapen.
8.5 Generalister i helse- og omsorgstjenestene
Utviklingen i behandlingsformer og metoder bidrar til at graden og omfanget av spesialisering av personell øker. Samtidig utvikler pasientenes behov seg i motsatt retning. Eksempelvis karakteriseres den indremedisinske pasienten som innlegges i sykehus i dag av at det er en akutt innleggelse med mer eller mindre uavklart lidelse og sykdom som kan være både organspesifikk eller knyttet til flere og ulike organsystem. Økende levealder medfører akkumulering av flere sykdommer (Hildebrandt og Mowe 2022).
Personell som har generell medisinsk, sykepleiefaglig og annen fagkompetanse er grunnleggende for tjenestetilbudet i kommunene. Det gjelder i små og store kommuner, både i distriktene og sentrale strøk av landet. I spesialisthelsetjenesten er generalistene viktige for at sykehus i distriktene skal kunne opprettholdes. Gitt den demografiske utviklingen med stadig flere eldre og pasienter med sammensatte behov, er denne kompetansen i økende grad også viktig for større sykehus. Generalistene er dessuten en viktig kanal for samarbeid og samhandling mellom kommunene og helseforetakene.
Helsepersonellkommisjonen mener det er viktig å styrke tilgangen til generell fagarbeiderkompetanse, ivareta behovene for sykepleiefaglig breddekompetanse og styrke rekrutteringen til de generelle medisinske spesialitetene for på den måten bidra til å styrke et helhetlig generalisttilbud i helse- og omsorgstjenestene.
8.5.1 Fagarbeideres breddekompetanse
Bygging av sterke tverrfaglige generalistmiljøer omfatter fagarbeiderkompetanse og det må sørges for at fagarbeideres kompetanse brukes og utvikles på en slik måte at det er attraktivt å jobbe som fagarbeider i helse- og omsorgstjenestene i hele yrkeskarrieren.
Helsefagarbeidere og andre fagarbeidere tilbringer mye tid med pasientene. Deres observasjonskompetanse, stell av pasienter og brukere bidrar til bedre behandlingskvalitet og pasientsikkerhet og omfatter blant annet:
arbeid med renhold og smittevern, inkludert skyllerom,
mat og ernæringsstatus for pasienter og brukere,
dialog med pasienter/bruker og pårørende,
generell pleie og omsorg.
Fagarbeidernes kompetanse er imidlertid ikke begrenset til dette. På mange arbeidsplasser har eksempelvis helsefagarbeidere ansvar for en rekke andre oppgaver som:
logistikk og service,
velferdsteknologi,
prehospitale tjenester,
ivaretakelse av kliniske prosedyrer på sengeposter og i kirurgisk virksomhet,
dokumentasjonsarbeid.
Det er et stort potensial i å legge til rette for å videreutvikle fagarbeideres ansvarsområder. Kompetansehevende tiltak i regi av arbeidsgiver og/eller videreutdanning i fagskole kan bidra til dette.
Fagarbeideres kompetanse må sees i sammenheng med kompetansen til andre personellgrupper. Det kan styrke gode og stabile fagmiljøer for fagarbeidere, som også kan virke stabiliserende på hele fagmiljøet gjennom å bidra til å beholde personell og hindre frafall fra tjenesten.
8.5.2 Sykepleiefaglig breddekompetanse
Funksjonene for sykepleiere med klinisk breddekompetanse er blant annet beskrevet i stortingsmeldingene Meld. St. 26 (2014–2015) Fremtidens primærhelsetjeneste – nærhet og helhet og Meld. St. 7 (2019–2020) Nasjonal helse- og sykehusplan 2020–2023.
Sykepleiere med klinisk breddekompetanse kan bidra til å heve den faglige kvaliteten og tilbudet både i spesialisthelsetjenesten og i de kommunale helse- og omsorgstjenestene. Det gjelder blant annet i sengeposter, sykehjem, allmennhelsetjenesten, poliklinisk arbeid og dagbehandling, ambulante tjenester, hjemmesykehus og allmennlegetjenesten og hjemmetjenesten. De kan også bidra til å bedre samhandlingen, innad i sykehus, på tvers av sykehus og kommuner, og for pasienter med flere diagnoser og sammensatte behov.
En sykepleier med klinisk breddekompetanse vil ofte inngå i et team for pasientbehandling sammen med annet helsepersonell enten i sykehus eller i kommunens helse- og omsorgstjeneste. De har utvidet klinisk vurderings- og handlingskompetanse, de skal gjøre vurderinger og iverksette tiltak for å fange opp endringer i en pasients helsetilstand, de skal planlegge og gjennomføre spesialisert sykepleie og delegert medisinsk behandling til pasienter. Samtidig skal de bidra til å samhandle og koordinere pasientforløp på tvers av tjenestenivå. De vil også kunne initiere, utvikle og gjennomføre FoU-prosjekter rettet mot innovasjon og kontinuerlig kvalitetsarbeid.
Det er etablert en egen utdanning for avansert klinisk allmennsykepleier (AKS). Utdanningen gir grunnlag for offentlig spesialistgodkjenning. Faglig er AKS innrettet mot behov i kommunene og kan eksempelvis inngå som en del av primærhelseteam eller omsorgsteam.
Klinisk sykepleiefaglig breddekompetanse trengs også i sykehus. Den hever den faglige kvaliteten i sengeposter, poliklinisk arbeid og dagbehandling, ambulante tjenester og hjemmesykehus. Disse sykepleierne kan få kliniske karriereveier som virker rekrutterende for tjenestestedene og kan ha en stabiliserende effekt for å beholde personell og hindre frafall. De vil også kunne initiere, utvikle og gjennomføre FoU-prosjekter rettet mot innovasjon og kontinuerlig kvalitetsarbeid.
Helsedirektoratet (2021c) har utredet behovet for en tilsvarende sykepleiefaglig utdanning til bruk i sykehus. Helsedirektoratet konkluderer blant annet med at det er overlapp i kompetansebehovene for klinisk sykepleiefaglig kompetanse i kommunene og i sykehus. Det gir noen utfordringer knyttet til å tilpasse utdanningsløp for klinisk sykepleiefaglig breddekompetanse, slik at behovene for faglig kompetanse og tilgang til personell ivaretas både for den kommunale helse- og omsorgstjenesten og spesialisthelsetjenesten. Rapporten er foreløpig ikke fulgt opp.
Det er viktig å ivareta en hensiktsmessig kompetanseutvikling for sykepleiefaglig generalistkompetanse. Det innebærer å rekruttere til og sikre tilgang til personell med slik kompetanse, som vil være viktig for å møte behovene for sykepleiefaglig generalistkompetanse i hele helse- og omsorgstjenesten.
8.5.3 Allmennmedisinsk kompetanse i sentrale strøk og i distriktene
Fastlegeordningen er viktig for sikring av gode og likeverdige helsetjenester i alle landets kommuner. Betydningen av kontinuitet blant fastleger viser seg blant annet ved at risikoen for å bli lagt inn på sykehus eller dø for pasienter avtar med antallet år med samme fastlege (Sandvik mfl. 2022). Pasienter som har hatt samme fastlege i mer enn 15 år, har 25 prosent lavere risiko for å dø (mortalitet) enn pasienter som har hatt samme fastlege i mindre enn ett år. Tilsvarende har pasienter med langvarige forhold til fastlegen sin 28 prosent lavere sannsynlighet for å bli akutt innlagt på sykehus og 30 prosent lavere sannsynlighet for å oppsøke legevakt (Sandvik mfl. 2022).
Ved inngangen til 2023 manglet nesten 220 000 nordmenn fastlege (Helfo 2023). Disse vil i de fleste tilfeller tas hånd om av en vikarlege eller andre fastleger gjennom kollegial fraværsdekning (Ekspertutvalget for gjennomgang av allmennlegetjenesten 2022). Som omtalt i kapittel 5, har Helse- og omsorgsdepartementet satt ned et eget ekspertutvalg som skal gi konkrete forslag for å styrke fastlegeordningen. Utvalget publiserte en underveisrapport i desember 2022, og skal levere sin endelige rapport i løpet av våren 2023.
Helsepersonellkommisjonen er bekymret over svak rekruttering til fastlegeordningen, at mange fastleger har et høyt arbeidspress og at et økende antall innbyggere mangler fastlege. Kommisjonen ser på fastlegenes portvokterfunksjon som kritisk viktig for å oppnå en bærekraftig helsetjeneste. Portvokterrollen er også viktig for å oppnå riktig oppgavedeling og gode arbeidsprosesser i helse- og omsorgstjenestene. Fastlegene bidrar betydelig til kvalitet i tjenestene, pasientsikkerhet og et likeverdig helse- og omsorgstilbud for befolkningen i hele landet. Helsepersonellkommisjonen vurderer ikke fastlegeordningen nærmere fordi det er nedsatt et eget utvalg som skal gjøre dette. Helsepersonellkommisjonen ber imidlertid nevnte utvalg om også å se nærmere på oppgaver som pålegges fastleger fra sektorer utenfor helse- og omsorgstjenestene. Det er behov for å vurdere omfanget, formålet og hensiktsmessigheten av disse oppgavene.
Avstand til sykehus med akuttfunksjon, tilgjengelighet til prehospitale akuttmedisinske tjenester, demografi, geografi og værforhold gjør at oppgaveporteføljen for leger i distriktene spenner over mange oppgaver og varierer.
I mindre kommuner må ofte kommunale allmennlegeoppgaver, slik som bemanning på KAD, sykehjem og helsestasjon fordeles i mindre deltidsstillinger på fastlegene i tillegg til deres ordinære praksis. Fastlegers deltagelse i legevakt er høy i distrikt. Flere steder innebærer interkommunalt legevaktsamarbeid at pasientene har lang avstand til legevakt hele eller deler av døgnet. Det er imidlertid en sammenheng mellom avstand til sykehus og forbruket av polikliniske tjenester og dagbehandling – jo lengre avstand, jo mindre bruk. Pasienter og brukere i vertskommuner for sykehus bruker sykehustjenester i større grad enn i kommuner uten nærhet til sykehus (Heiberg 2010).
Utvidede krav til akuttmedisinsk kompetanse hos fastleger i distrikt blir i mange sammenhenger fremhevet i situasjoner der pasienten må stabiliseres og behandles i påvente av transport til sykehus. Også et stort omfang av kronikeroppfølging kjennetegner allmennlegenes oppgaver i mange kommuner. Dette stiller ekstra krav til kompetanse og utstyr i førstelinjen i distriktskommuner med lang vei til sykehus. Til vurderingene av komplekse problemstillinger hører valg av riktig behandlingssted og prioritering ved samtidighetskonflikter.
For at pasienttilbudet til befolkningen langt fra sykehus skal være best mulig, trengs en vektlegging av bred kompetanse, god samhandling i de akuttmedisinske teamene, god lokalkunnskap, arenaer for kommunal samhandling i primærhelsetjenesten, lokalt fagutviklingsarbeid og kontinuitet blant helsepersonell.
I tilfeller av tvil om behov for å henvise til spesialisthelsetjenesten for videre utredning, kan allmennlegene ha nytte av bistand fra spesialistfaglige kolleger. Helsepersonellkommisjonen anbefaler å vurdere behov for lokale ordninger med faglige møter og/eller avtaler mellom fastleger og relevante spesialister ved sykehus.
Det kan også i større grad enn i dag være behov for faglige møter eller avtaler innen psykisk helsevern. Blant annet er det en utfordring at et stort antall av henvisningene til psykisk helsevern i spesialisthelsetjenesten avvises. Det kan være mange grunner til dette, blant annet at kapasiteten i førstelinjetjenesten i kommunene ikke er tilstrekkelig. En ordning med faglige møter mellom spesialister innen psykisk helsevern og fastleger kan gi mer treffsikre vurderinger behov for henvisninger til spesialisthelsetjeneste.
8.5.4 Generell medisinsk og kirurgisk kompetanse i sykehus
Svak rekruttering til LIS-stillinger i breddespesialitetene, generell indremedisin og generell kirurgi, kan true tjenestetilbudet og kvalitet i tjenestene ved lokalsykehus.
Den medisinske kunnskapsmengden øker hele tiden. Det bidrar i seg selv til mer spesialisering og sentralisering, selv om sykehus i distriktene og den aldrende befolkningen over hele landet i første rekke trenger generalister. Det krever ny tenkning rundt organisering av sengeposter og poliklinikker, og hvordan de medisinske ressursene kan utnyttes best mulig. For eksempel kan geriatere yte tjenester til ortopediske pasienter der det er riktig. Utviklingen kan også kreve at høyspesialiserte fagfolk samles og gir tjenester, råd og veiledning til pasienter og helsepersonell som befinner seg ved andre avdelinger og lokasjoner. Gjennom å trekke på spesialistkompetanse som er lokalisert i sentrale strøk gjennom digitale konsultasjoner, vil det være mulig å bedre rekrutteringen til distriktene som vil kunne bygge robuste fagmiljøer og likeverdige tjenester.
I ny ordning for legenes spesialistutdanning ble de tidligere grenspesialitetene i indremedisin og kirurgi etablert som hovedspesialiteter. Bakgrunnen var de faglige innspillene fra Helsedirektoratet om at kunnskapsbehovet i de spesialiserte fagområdene var blitt for omfattende til å bli ivaretatt i en grenspesialitet. Samtidig ble det anbefalt at LIS2 skulle være så omfattende at legene hadde kompetanse til å gå i vakter ved generelle avdelinger.
Alle hovedspesialiteter som registreres i EUs vedlegg til yrkeskvalifikasjonsdirektivet omfattes av EØS-regelverket og gis gjensidig godkjenning i EØS. Regelverket legger rammer for spesialistforskriftens bestemmelser. I henhold til EØS-regelverket kan opptil halvparten av utdanningstiden i en spesialitet godskrives i utdanningstiden i en ny spesialitet. I praksis betyr det at en utdanning i en ny spesialitet blir vesentlig lengre enn kravet var for en tidligere grenspesialitet. Mange mener at den forlengede tiden for å oppnå en ny spesialitet vil føre til rekrutteringsutfordringer ved at færre leger tar flere spesialiteter. Notifisering av en spesialitet i EU innebærer imidlertid at EØS-regelen er bindende og ivaretakelse av breddekompetanse må ivaretas på andre måter. Alternativt må aktuelle spesialiteter tas ut, med de ulemper det vil medføre ved å at de ikke lenger automatisk godkjennes i EØS. Vurderinger av enkelte utdanninger og EUs yrkeskvalifikasjonsdirektiv er gjort i kapittel 10.
Det er helseforetakene som har ansvar for å opprette stillinger eller avtaler, og de regionale helseforetakene har et helhetsansvar for å utdanne de legespesialistene regionen trenger. Det er krav om strukturerte spesialiseringsløp i henhold til en individuell plan, som ofte innebærer opphold ved ulike helseforetak, men med basis i den faste stillingen. Dette gir større mulighet til at HF-ene og kommunene kan beholde de spesialistene de utdanner, i motsetning til tidligere da det var legene selv som hadde ansvar for å søke seg til tjenestesteder for å oppnå kravene til spesialiteten. Opphold ved de store spesialiserte sykehusene kan gjøres kortere. Dette kan bidra til en bedre rekruttering til de mindre sykehusene.
Spesialitetsstrukturen, det vil si den helhetlige sammensetningen og grensedragningen mellom spesialitetene, vil ha betydning for bemanningen i tjenestene. Det kan argumenteres for at den aldrende pasientpopulasjonen med sammensatte tilstander tilsier mer breddekompetanse.
Det kan imidlertid se ut til at leger i spesialisering utdannes i organspesifikke spesialiteter. Årsakene til dette kan være:
mangel på LIS-stillinger i generelle spesialiteter i små og større sykehus.
mangel på veiledere,
lang utdanningstid for spesialistutdanning nummer to, og
sammensetning av læreplanene både med hensyn til læringsmål og læringsaktiviteter.
Det kan innebære at utdanningskapasitet og tilførsel av ferdige legespesialister reduseres. Samtidig kan det føre til at færre velger dobbelspesialitet og det blir mer attraktivt å utdannes i en organspesifikk spesialitet, fremfor å velge generell indremedisin eller generell kirurgi. I sum kan dette svekke rekruttering til spesialitetene, noe som særlig kan ramme lokalsykehusene.
Helsepersonellkommisjonen anbefaler mer satsing på generell medisinsk kompetanse i de regionale helseforetakene og i helseforetakene. Det kan blant annet gjøres ved å:
Prioritere utdanningsstillinger og overlegestillinger i generelle spesialiteter.
Bidra til større fleksibilitet i utdanningsløpene med smidigere overganger mellom små og mellomstore sykehus.
Legge bedre til rette for parallelle spesialiseringsløp.
Andre muligheter for insentiver, slik som økonomiske virkemidler bør også vurderes.
8.6 Oppsummerende perspektiver på riktig oppgavedeling
På oppdrag fra Helsepersonellkommisjonen har Oslo Economics (2022c) utarbeidet en rapport om oppgavedeling i helse- og omsorgssektoren. I dette delkapitlet oppsummeres hovedfunnene og anbefalinger fra rapporten.
Det største potensialet for oppgavedeling i helse og omsorgssektoren ligger trolig ikke i å overføre enkelte oppgaver mellom yrkesgrupper, men handler i stedet om å få til en mer effektiv organisering av utførelse av arbeidsoppgaver. Størst potensial følger med å ruste de ulike personellgruppene til å kunne utføre flere oppgaver, for å utløse økt fleksibilitet i tjenestene. God organisering kan også bidra til å frigjøre tid hos høyt utdannede yrkesgrupper, slik at de i større grad kan bruke tiden sin på særlig spesialiserte oppgaver, som andre ikke kan gjøre. Flere generalister gjør ikke nødvendigvis at oppgavene gjennomføres bedre eller raskere, men det vil bidra til mer effektive arbeidsprosesser. I prinsippet skal dette også kunne frigjøre arbeidstimer, slik at det totale personellbehovet kan reduseres.
Oslo Economics anbefaler en kombinasjon av følgende tiltak for å få til en mer effektiv fordeling av oppgaver mellom yrkesgruppene i fremtiden:
Søke mer fleksibilitet i oppgavene som den enkelte kan utføre, både oppover og nedover.
Styrke grunnkompetansen til fagarbeidere, slik at de kan utføre flere oppgaver.
Utnytte ny teknologi og støttesystemer, samt vurdere om oppgaveorganiseringen kan effektiviseres ved innføring av nye verktøy.
Overføre oppgaver og ansvar til pasientene.
Redusert sykefravær og tidlig avgang vil redusere bemanningsutfordringene.
Bidra til inkludering ved å ta inn og lære opp ufaglærte som står utenfor arbeidslivet, i kombinasjon med spesifikke opplæringsprogrammer.
For å sikre at arbeidet med oppgavedeling blir prioritert, er det avgjørende at arbeidet er forankret hos ledelsen i hele styringslinjen. Ledere kan både påvirke oppgavedeling direkte gjennom utforming av bemanningsplaner, kompetansehevingsarbeid og fordeling av oppgaver, men er også viktige for holdningsarbeid og motivasjon blant ansatte. God forankring av ny oppgavedeling på ledelsesnivå fordrer at ledelsen selv har kunnskap om gevinster og utfordringer ved nye måter å løse oppgavene på. En ledelse som ser behovet for å løse oppgaver på nye måter, og som jobber med å videreformidle dette, kan også bidra til å redusere motstand og usikkerhet blant ansatte, både dem som gir fra seg oppgaver og dem som får nye.
På kort sikt vil mangel på enkelte yrkesgrupper utløse behov for oppgavedeling. På lang sikt er det derimot mulig å utdanne flere til yrker det er mangel på. Behovet for formell utdanning må likevel sees i sammenheng med de faktiske behovene til kompetanse i oppgaveutførelsen.
Et samfunnsøkonomisk effektivt alternativ til langvarige utdanningsløp kan derfor være kortvarige kompetansehevende kurs i regi av arbeidsgiver, som gir den ansatte den spesifikke kompetansen som er nødvendig for å utføre oppgavene. Arbeidsgiver har også et ansvar for at de ansatte får muligheten til livslang læring gjennom arbeidsforholdet. Det innebærer at de ansatte skal kunne holde seg faglig oppdatert og utvikle seg slik at de til enhver tid har relevant kompetanse for oppgavene de skal utføre. Dette vil også være å gi ansatte muligheter til å videreutvikle kompetansen sin slik at de også kan og ønsker å påta seg nye oppgaver når det er behov for det.
8.7 Kommisjonens anbefalinger
Bedre oppgavedeling i helse- og omsorgstjenestene er viktig for å bidra til økt produktivitet, og dermed redusere behovet for personell i tjenestene. Det er mange tilnærminger til dette temaet. Helsepersonellkommisjonen anbefaler at det arbeides videre med i tjenestene på flere måter.
Prinsipper for riktig oppgavedeling
Helsepersonellkommisjonen anbefaler å arbeide med riktig oppgavedeling i enhetene gjennom å systematisere kompetansebehovet i ulike arbeidsprosesser. Et systematisk arbeid i enhetene, godt forankret i ledelsen og knyttet til kompetansearbeidet, bør minst omfatte:
Kartlegging av oppgavenes omfang og type.
Kartlegging av ansvarsforhold som medfølger oppgaveutførelsene.
Vurdering av om helsekompetanse er nødvendig for oppgaveutførelsen, eller om den kan ivaretas av personell uten slik kompetanse.
Kartlegging av nødvendig helsefaglig kompetansebehov for å utføre oppgavene.
Etablere og vedlikeholde dokumentasjonssystemer for ansattes formelle og reelle kompetanse.
Bemanne i henhold til kompetansebehov for oppgaveutførelse og ansattes formelle og reelle kompetanse.
Folkehelsearbeid og forebygging
Helsepersonellkommisjonen anbefaler en styrket satsing på det tverrfaglige folkehelse- og forebyggingsarbeidet.
Det følger betydelige helse- og personellmessige og økonomiske gevinster i et godt folkehelsearbeid, blant annet gjennom tiltak som fremmer befolkningens helsekompetanse, og gjennom forebygging og helsefremmende arbeid. Det kan i sin tur bidra til å redusere behovet for helse- og omsorgstjenester, og dermed også bidra til å redusere behovet for innsats fra helsepersonell.
Fastlegeordningen
Helsepersonellkommisjonen anbefaler at ekspertutvalget for fastlegeordningen ser nærmere på oppgaver som pålegges fastleger fra sektorer utenfor helse- og omsorgstjenestene. Det er behov for å vurdere omfanget, formålet og hensiktsmessigheten av disse oppgavene.
Brukermedvirkning
Helsepersonellkommisjonen vurderer at helse- og omsorgstjenestene i større grad bør involvere brukerne i arbeidet med pasientforløp og utvikling av helse- og omsorgstjenestene, i tillegg til å bruke tjenester i regi av brukerorganisasjonene.
Brukermedvirkning er et viktig prinsipp i helsetjenestene og brukernes rolle og grad av involvering er under kontinuerlig utvikling. All utvikling av tjenester bør skje i samarbeid med brukerorganisasjonene og brukermedvirkere i sykehus og kommuner.
Hus-og-hytte – kombinerte stillinger innen tjenesteyting
Helsepersonellkommisjonen anbefaler opprettelse av kombinerte stillinger innen tjenestene der den ansatte har flere arbeidssteder. Ordningen innebærer at arbeidstaker ansettes på to arbeidssteder og har hovedstilling ett sted, «hus», og bi-stilling et annet, «hytte». Kombinerte stillinger kan innføres mellom enheter, innad i enheter og på tvers av tjenestenivåer. Partssamarbeid vil være viktig ved etablering av slike stillinger.
8.8 Kommisjonens forslag til tiltak
Program for effektiv organisering og riktig oppgavedeling
Helsepersonellkommisjonen mener det bør iverksettes et systematisk og forpliktende kvalitetsutviklingsprogram som skal fremme riktig organisering og oppgavedeling i helse- og omsorgstjenestene over hele landet. Det foreslås at programmet finansieres med 300 millioner kroner per år i ti år.
Programmet vil være en utvidelse av Tørn-prosjektet. Det foreslås at programmet er rettet mot kommunene og spesialisthelsetjenesten, og at KS og de regionale helseforetakene driver programmet i samarbeid. De skal gi prosessuell bistand til kommuner og helseforetak i utviklingsarbeidet for å fremme riktig oppgavedeling i enheter, mellom enheter og mellom nivåene i helse- og omsorgstjenesten. Det skal legges til rette for partssamarbeid og medarbeiderinvolvering på alle nivåer i programmet. Brukere skal involveres der det er relevant.
Programmet skal omfatte alle personellgrupper og ikke være begrenset til å omfatte oppgavedeling mellom leger, sykepleiere og helsefagarbeidere.
Programmet skal bidra til strategisk kompetansekartlegging, kartlegginger for å avdekke variasjon, modellutprøving, og prosjekter for å fremme riktig oppgavedeling.
Programmet skal omfatte ledelse og prosessledelse, samt egnede metoder for å fremme riktig oppgavedeling
Programmet skal omfatte vurderinger av hvordan helt nye personellgrupper kan bidra i helse- og omsorgstjenestene.
Programmet skal omfatte utvikling av arbeidstidsordninger som bidrar til å fremme gode arbeidsprosesser, riktig oppgavedeling og et godt arbeidsmiljø.
Prosjektene i programmet skal evalueres og dokumenteres, og resultatene skal spres gjennom eksempelvis veiledere og retningslinjer.
Programmet skal legge til rette for tilgjengeliggjøring, implementering og spredning av resultater som har vist god effekt i arbeidet med å understøtte god oppgavedeling.
Det foreslås at Helsedirektoratet skal forvalte tilskuddsordningen i programmet, men at tilskudd skal etter en prioritering fra KS og de regionale helseforetakene. En del av midlene skal settes av til evaluering og spredning av prosjekter med godt resultat. Helsedirektoratet skal også:
arbeide for å identifisere og avklare forhold i regulering og finansiering og andre strukturer som hemmer riktig oppgavedeling, og
utvikle relevante indikatorer for oppgavedeling.
Samfunnsmedisinsk kompetanse og kommunelegen
Helsepersonellkommisjonen vurderer at kommunelegens samfunnsmedisinske ansvar kan tydeliggjøres med sikte på å styrke samfunnsmedisinsk kompetanse i kommunene.
Kommunelegen er en samfunnsmedisinsk stilling og samfunnsmedisin er en egen medisinsk spesialitet. En styrking av folkehelsearbeidet berører den samfunnsmedisinske kompetansen i kommunene. Samfunnsrettede tiltak er grunnleggende for å utjevne sosiale helseforskjeller. Samfunnsmedisinsk kompetanse er sentralt i det tverrsektorielle folkehelsearbeidet i kommunen og fylkeskommunen. Etter helse- og omsorgstjenesteloven er kommunen pålagt å ha nødvendig samfunnsmedisinsk kompetanse for å ivareta oppgaver. Det omfatter samfunnsmedisinsk rådgivning i kommunens folkehelsearbeid, herunder epidemiologiske analyser. Kommunelegen skal også har kompetanse til raskt å kunne iverksette tiltak på kommunens vegne i saker innen miljørettet helsevern, smittevern og helsemessig beredskap.
Råd og veiledningstjenester fra frivillige organisasjoner til pasienter, brukere og pårørende
Helsepersonellkommisjonen anbefaler en utredning av om og hvordan helse- og omsorgstjenestene kan inngå forpliktende samarbeidsavtaler med frivillige brukerorganisasjoner for å fremme helsekompetansen i befolkningen.
De frivillige brukerorganisasjonene utgjør et stort potensial og bør kunne ha en mer formalisert rolle i tjenesteutvikling og tjenesteleveranse i sykehus og kommuner. Rådgivnings-, informasjons- og veiledningstjenester til brukere, pasienter og pårørende kan forsterkes ved hjelp av frivillige organisasjoner, og kvaliteten i tilbudet kan ivaretas gjennom deres samarbeid med helse- og omsorgstjenestene. Brukerorganisasjonene kan også ivareta lavterskeltilbud i form av sosial støtte, inkludering og fellesskap, som et supplement til kommunale tilbud.
Oppgavedeling fra helsetjenesten til brukerorganisasjonene:
Helsepersonellkommisjonen foreslår at det utredes om dagens lærings- og mestringstilbud i helse- og omsorgstjenesten kan overføres til brukerorganisasjonene ved at de reguleres gjennom avtale mellom tjenestene og brukerorganisasjonene.
Brukerorganisasjoner supplerer allerede tjenestene med kvalitetssikret informasjon, mestringskurs for ulike grupper som for eksempel nydiagnostiserte kronikere, pårørende, brukere med store og sammensatte behov. Slike tjenester foregår i stor grad i samarbeid med helse- og omsorgstjenestene. Gjennom slik aktivitet vil brukerorganisasjonenes informasjonsråd og veiledningstilbud kunne bidra til mindre belastning på helse- og omsorgstjenestene.
Erfaringskonsulenter
Helsepersonellkommisjonen foreslår å utrede hvordan erfaringskonsulenter i større grad kan inngå i arbeid som omfatter helsefremming, forebygging og lavterskeltilbud, men også som brobyggere mot helse- og omsorgstjenestene, særlig innen psykisk helsevern.
For brukeren kan erfaringskompetanse bidra til bedring av egen psykiske helse, styrke opplevelsen av håp, myndiggjøring og livskvalitet. For erfaringskonsulenten kan arbeidet gi en helseeffekt i form av økt selvfølelse og følelsen av å være til nytte.
Forpliktende satsning på utdanning av fagarbeidere i helseforetak og kommuner
Helsepersonellkommisjonen vurderer at det er nødvendig å forsterke satsingen på utdanning av fagarbeidere for helse- og omsorgstjenestene. Det er et felles ansvar for helseforetak og kommuner. Det innebærer at både kommuner og helseforetak forplikter seg til å ta sin del av ansvaret for utdanning av denne faggruppen for å sikre tilgang til et tilstrekkelig antall fagarbeidere.
En økt tilgang til fagarbeidere vil være en forutsetning for å opprettholde et godt kommunalt tjenestetilbud til befolkningen i hele landet. Helsepersonellkommisjonen foreslår at satsningen på utdanning av fagarbeidere i helseforetak som ble lansert i Nasjonal helse- og sykehusplan 2020–2023 videreføres. Kommisjonen mener også at det er behov for å forplikte kommunene som arbeidsgivere til en tilsvarende satsning, og å utvikle virkemidler som bidrar til læreplasser og veiledning av fagarbeidere.
Arealer og bygg som fremmer riktig oppgavedeling
Helsepersonellkommisjonen anbefaler å ta med vurderinger av konsekvenser av nybygg og investeringer for personellets produktivitet i beslutninger om investeringer i helse- og omsorgstjenesten.
Generalister i helse- og omsorgstjenestene
Helsepersonellkommisjonen anbefaler å styrke generalistkompetanse både i kommunene og i helseforetakene.
Personell som har generell medisinsk, sykepleiefaglig og annen fagkompetanse er grunnleggende for tjenestetilbudet til befolkningen i kommunene og i spesialisthelsetjenesten. Det gjelder i små og store kommuner, både i distriktene og sentrale strøk av landet. I spesialisthelsetjenesten er generalistene viktige for at sykehus i distriktene skal kunne opprettholdes. Gitt den demografiske utviklingen med stadig flere eldre og pasienter med sammensatte behov, er denne kompetansen i økende grad også viktig for større sykehus. Generalistene utgjør dessuten en viktig kanal for samarbeid og samhandling mellom kommunene og helseforetakene.
Tilgangen til generell fagarbeiderkompetanse, ivaretakelse av behov for sykepleiefaglig breddekompetanse og styrking av rekrutteringen til de generelle medisinske spesialitetene kan bidra til å styrke et helhetlig generalisttilbud i helse- og omsorgstjenestene.