4 Tilbudet til personer med langvarige og sammensatte behov

Figur 4.1
Mennesker med langvarige og sammensatte behov skal få god og sammenhengende hjelp. Over lang tid er det lagt ned en omfattende innsats for å sikre dette, men fremdeles er det behov for ytterligere utvikling for å sikre god og forsvarlig hjelp. Regjeringen vil derfor styrke hele behandlingskjeden for mennesker med langvarige og sammensatte behov og bidra til å heve levealderen og øke livskvaliteten hos mennesker med psykiske lidelser og/eller rusmiddelproblemer. Dette innsatsområdet omtaler tiltak knyttet til mennesker med behov for langvarig og sammensatt hjelp, inkludert tilbudet til de med alvorlige psykiske lidelser.
Boks 4.1 Regjeringen vil
Bidra til økt levealder for personer med alvorlige psykiske lidelser og/eller rusmiddelproblemer, blant annet ved å
Utarbeide en helhetlig plan for å heve levealderen hos mennesker med psykiske lidelser og/eller rusmiddelproblemer
Legge til rette for sammenhengende tjenester og forløp, blant annet ved å
Videreføre og videreutvikle oppsøkende tjenester, som ACT/FACT og FACT ung
Utrede ulike modeller for samhandling og integrerte tjenestetilbud og vurdere hvordan helsefellesskapene bedre kan settes i stand til å understøtte ønsket utvikling innen psykisk helse
Legge til rette for at de regionale helseforetakene kan styrke behandlingskjeden for mennesker med langvarige og sammensatte behov som inkluderer både poliklinisk oppfølging ved DPS og døgnbehandling
Bidra til bedre tjenester til barn og unge med langvarige og sammensatte behov, blant annet ved å
Videreføre, fornye og styrke helsesatsingen i barnevernet
At barn i barnevernet som har behov for helsehjelp skal ha like god tilgang til helsehjelp som andre barn, og at det settes inn tiltak for å sikre at behovene til disse barna blir møtt
Utrede tiltak for å øke kompetanse knyttet til gjenkjennelse av tidlige tegn og oppfølging av nevroutviklingsforstyrrelser i barnehage, skole og i tjenestene i kommunene og spesialisthelsetjenesten, samt tiltak for styrket samarbeid om tiltak og behandling for gruppen
Utarbeide normerende produkter knyttet til autismespekterforstyrrelse og til Tourettes syndrom
Bidra til bedre tjenester til voksne med langvarige og sammensatte behov, blant annet ved å
Videreutvikle konkrete modeller for integrerte tjenester for pasienter med samtidige psykiske lidelser og rusmiddelproblemer (ROP).
Jobbe for å bedre sette helsefellesskapene i stand til å understøtte tjenesteutvikling for pasienter med samtidige psykiske lidelser og rusmiddelproblemer
Bidra til implementering av nasjonale faglige råd for forebygging av tvang i psykisk helsevern for voksne
Jobbe for et bedre bo- og tjenestetilbud til mennesker med langvarige og sammensatte behov, herunder
løsninger for pasienter som er underlagt tvang etter lov om psykisk helsevern og personer som står i risiko for å utøve vold
utredning av bemannede botilbud og tilbud som gir bedre bruk av tilgjengelige ressurser fra begge nivå
Bidra til å fremme riktig bruk av legemidler
Jobbe for gode og samordnede tilbud fra helse- og justissektoren, blant annet ved å
Vurdere tilbudene for dømte til tvungent psykisk helsevern basert på utredning og overordnet plan fra RHFene om sikkerhetspsykiatri og øvrige tiltak for dømte til tvungent psykisk helsevern
Opprette et utvalg som skal utrede hvordan innsatte med alvorlige psykiske lidelser eller utviklingshemming best kan ivaretas under varetekt, straffegjennomføring og tilbakeføring til samfunnet, samt evaluere reaksjonene forvaring, dom til tvungent psykisk helsevern og tvungen omsorg
Utrede hindringer og muligheter for tverrsektorielt samarbeid og velferdstjenestenes deltakelse før, under og etter straffegjennomføring for aldersgruppen 18–24 år
Legge fram en stortingsmelding om akuttmedisinske tjenester
4.1 Bakgrunn for innsatsområdet
Boks 4.2 Alvorlig psykisk lidelse
Gruppen som betegnes som «alvorlig psykisk syke», er ikke en enhetlig gruppe, verken når det gjelder diagnose, eller når det gjelder funksjonsnivå. I Helsedirektoratets veileder i lokalt psykisk helse- og rusarbeid, Sammen om mestring, er eksempler på grupper som dekkes av forløpet om alvorlige og langvarige lidelser, medikament- eller rusmiddelavhengighet alvorlige bipolare lidelser, alvorlig depresjon, schizofreni og alvorlig personlighetsforstyrrelse. I Helsedirektoratets styringsinformasjon til helsefellesskapene er det de samme diagnosene som trekkes fram i definisjonen av alvorlig psykisk lidelse.
Kilde: Helsedirektoratet, 2014; Lehn, 2022.
Mange med alvorlige psykiske lidelser har god livskvalitet og lever meningsfulle liv. Samtidig kan det å ha en alvorlig psykisk lidelse ha personlige og sosiale konsekvenser for den enkelte. Psykiske lidelser kan føre til utenforskap, og mange opplever fremdeles stigma knyttet til sykdommen. Alvorlig psykisk lidelse kan være forbundet med uførhet, arbeidsledighet, sykefravær, fysiske sykdommer og redusert forventet levealder.1
Psykisk helse, rusmiddelbruk og somatisk helse må ses i sammenheng. Antall personer med somatisk sykdom, som i tillegg har psykososiale belastninger, er økende.2 Mange pasienter på somatiske avdelinger har rusrelaterte helseproblemer, og en del pasienter som er henvist til tverrfaglig spesialisert rusbehandling (TSB), har stor grad av samsykelighet.3
Personer med alvorlige psykiske lidelser og rusmiddelproblemer lever som gruppe betydelig kortere enn den generelle befolkningen.4 Tilsyn har vist at de får mangelfull kartlegging og oppfølging av somatiske helseplager, og studier viser at for tidlig død i stor grad kan tilskrives somatiske sykdommer. Selv om en stor andel personer med psykisk lidelse ikke har et rusmiddelproblem, vet vi at psykiske lidelser og rusmiddelproblemer eller ruslidelser ofte opptrer samtidig.5 Det er flere utfordringer ved tilbudet til personer med alvorlige psykiske lidelser og/eller rusmiddelproblemer. Samhandlingen innad i helse- og omsorgstjenestene og mellom ulike tjenester og sektorer er særlig en utfordring. Pasient- og brukerombudet har flere saker som viser at samhandling og koordinering mellom spesialisthelsetjenesten og kommunene har sviktet.6
En del kommuner tilbyr ifølge Riksrevisjonen ikke oppsøkende tjenester til innbyggere med rus- og/eller psykisk helseproblematikk.7 Kommunene har utfordringer med å skaffe tilpassede bo- og tjenestetilbud til målgruppen, spesielt dem med omfattende tjenestebehov og voldsproblematikk.8 Antall dømte til tvungent psykisk helsevern og tvungen omsorg har økt betydelig de siste årene. Rapporter og tilsyn viser at både kommunene og spesialisthelsetjenesten har utfordringer med å sikre gode og koordinerte tilbud til personer med sikkerhetsrisiko og samtidig ivareta samfunnsvernet.9
Ungdommer med samtidige psykiske lidelser og rusmiddelproblemer får ikke god nok behandling og oppfølging. Dette viser både Riksrevisjonens undersøkelse av psykiske helsetjenester og framskrivninger fra de regionale helseforetakene. Det er også, til tross for satsing gjennom flere år, fremdeles store utfordringer med helsehjelp til barn i barnevernet. Barn med sammensatte utfordringer opplever mangelfullt tverrsektorielt samarbeid som hindrer helhetlig oppfølging. Det samme er tilfellet for barn og ungdom under straffegjennomføring.10
Selv om det gjennom flere år er satset på arbeidsrettede tiltak i kombinasjon med helsemessig oppfølging og behandling, er det fortsatt en del kommuner som ikke tilbyr kunnskapsbaserte arbeidsrettede tiltak som individuell jobbstøtte og jobbmestrende oppfølging.11 Slike tiltak er viktige fordi arbeid og meningsfylt aktivitet er sentrale faktorer for bedring, livskvalitet og et verdig liv. Mange som har psykiske plager og rusmiddelproblemer, kan ha utfordringer med å gjennomføre utdanning og opparbeide seg arbeidserfaring. Arbeid og aktivitet som del av behandling omtales nærmere i kapittel 3.5.
Det er nødvendig å sikre god støtte til pårørende, inkludert barn som pårørende. Mange pårørende til personer med langvarige og sammensatte behov og barn som pårørende, har store belastninger på egen helse og livskvalitet. Det er stor variasjon i hvilken grad pårørende involveres i behandling og oppfølging, og om barn som pårørende blir fulgt opp. Se kapittel 3.8.1 for nærmere omtale av bruker- og pårørendemedvirkning.
4.2 Økt levealder
Personer med alvorlige psykiske lidelser og/eller rusmiddelproblemer har dårligere fysisk helse og lever som gruppe mange år kortere enn befolkningen for øvrig. Forventet levealder avhenger av flere faktorer, som blant annet levekår og type lidelse, og dødeligheten er spesielt høy blant personer med alvorlig psykisk lidelse og samtidige rusmiddelproblemer.12 Undersøkelser viser at forskjellen i levealder mellom personer som har alvorlige psykiske lidelser og/eller rusmiddelproblemer, og den generelle befolkningen er minst 15 år.13 Mennesker med psykiske lidelser skal ha de samme mulighetene for å leve lange, gode liv som resten av befolkningen. Dette gjelder også barn og unge med sammensatte behov, inkludert de som er under barnevernets omsorg. Regjeringen har derfor satt som et resultatmål i opptrappingsplanen at mennesker med alvorlige psykiske lidelser og/eller rusmiddelproblemer har økt levealder, og at forskjellen i levealder mellom denne pasientgruppen og den øvrige befolkningen er redusert. For å bidra til dette skal det utarbeides en helhetlig plan for å heve levealderen hos personer med psykiske lidelser og/eller rusmiddelproblemer og etablere en indikator for tidlig død av ikke-smittsomme sykdommer blant personer med alvorlig psykisk lidelse og/eller rusmiddelproblem.
Det er økt forekomst av unaturlig død blant mennesker med psykisk lidelse og rusavhengighet, som selvmord, ulykker og overdose, men overdødeligheten kan i stor grad tilskrives somatiske lidelser som det finnes behandling for. Overdødeligheten kan ha flere forklaringer, som genetisk sårbarhet knyttet til psykisk lidelse, levevaner, psykososialt stress og ensomhet, kognitive vansker, bivirkninger av legemidler og manglende diagnostisering og forsinket eller mangelfull behandling av somatiske lidelser. Forskjellen i forventet levealder er økende, og framkommer i både nasjonale og internasjonale studier. Forholdene i Norge er på linje med de øvrige nordiske landene.14
Analyser utført av helseatlastjenesten i Helse Førde HF i 2017–2019 viste at bruk av somatiske spesialisthelsetjenester varierte systematisk mellom ulike deler av landet for alle undersøkte sykdommer. De fant ikke den forventede større bruken av de somatiske spesialisthelsetjenestene for personer i psykisk helsevern eller tverrfaglig spesialisert rusbehandling (TSB), sammenliknet med personer uten slik kontakt. Større bruk var forventet på grunn av økt risiko for somatiske sykdommer i denne gruppen sammenlignet med hos innbyggerne generelt. Funnet indikerer underforbruk av somatiske spesialisthelsetjenester for pasientgruppen.
Alvorlige psykiske lidelser og rusmiddelproblemer fører også ofte til redusert oral helse, blant annet som følge av medikamentbruk og rusmiddelbruk. Dårlig oral helse kan også påvirke den psykiske helsen. Regjeringen har nedsatt et offentlig utvalg som skal gjennomgå tannhelsefeltet. Utvalget skal foreta en helhetlig gjennomgang av tannhelsetjenesten, herunder organisering, finansiering og lovverket, inkludert regulering og rettigheter. Utvalget skal levere sin utredning innen utgangen av juni 2024.
Psykiske lidelser, somatiske sykdommer, inkludert sykdommer i tenner og munnhule, og problematisk bruk av rusmidler kan henge sammen. Behandling i helse- og omsorgstjenestene bør derfor ses i sammenheng. I nasjonale pasientforløp for psykisk helse og rus er det utarbeidet et eget produkt med oppsummerte anbefalinger og tiltak for å sørge for bedre ivaretakelse av somatisk helse, herunder tannhelse, hos mennesker med psykiske lidelser og/eller rusmiddelproblemer. Anbefalingene som er utarbeidet, gjelder uavhengig av behandlingsnivå og beskriver blant annet ansvarsforhold mellom kommune og spesialisthelsetjeneste. Tiltakene har som målsetting å bidra til bedre helse, økt livskvalitet og økt levealder for pasientgruppen. Betydningen av å inkludere somatiske sykdommer, er også erkjent i nytt og utvidet Nasjonalt forløp for barnevern, der eventuelle somatiske helseplager, tannhelse og seksuelle helseutfordringer skal kartlegges i tillegg til psykisk helse og rus.
Det er fortsatt behov for å styrke arbeidet med bedre oppfølging av somatisk helse, tannhelse og levevaner, spesielt for dem med alvorlig psykisk lidelse og ruslidelse.
Fastlegen er, sammen med annet helsepersonell, viktig i arbeidet med å ivareta somatisk helse hos pasienter som har psykiske lidelser og/eller rusmiddelproblemer. Dette fordrer at fastlegen har en god relasjon til pasienter og et godt samarbeid med andre deler av helse- og omsorgstjenesten. Fastlegene må også ha tid til å prioritere dette arbeidet. For blant annet å stimulere til dette, er det innført en egen takst som kan benyttes til fullstendig årskontroll av noen sårbare pasientgrupper. Det gjelder pasienter som har stort hjelpebehov kombinert med mindre evne til å be om hjelp, slik som pasienter med langvarig psykoselidelser. Det er samtidig behov for å tydeliggjøre hvilke grupper det gjelder, og øke bruken av kontroller hos fastleger for mennesker med alvorlige psykiske lidelser. Regjeringen ønsker en satsing på allmennlegetjenesten, se kapittel 3.2.3.
Samlokalisering av tjenestene innen psykisk helsevern, rus og somatikk bidrar til at somatiske helsetjenester lettere kan gis til pasienter med psykiske lidelser og rusmiddelproblemer. Samlokalisering av somatiske avdelinger og avdelinger i psykisk helsevern har vært på agendaen i flere år, ettersom ulik lokalisering skaper utfordringer for samhandling internt i spesialisthelsetjenesten. Dette gjelder særlig for personer med tilstander innen alderspsykiatri (demenslidelser), psykose, alvorlige depresjoner, spiseforstyrrelser og rusmiddelproblemer i akutt fase. Gjennom samlokalisering av psykisk helsevern, rus og somatikk kan man blant annet legge til rette for å behandle flere ulike tilstander hos pasienten på samme sted og samtidig, og gjennom dette gi grunnlag for mer helhetlige og koordinerte behandlingsforløp.
Overdosedødsfall er en av de store årsakene til dødsfall blant unge mennesker i verden. Norge har de siste årene hatt blant de høyest registrerte forekomstene av narkotikautløste dødsfall per innbygger i Europa. Nasjonal overdosestrategi 2019– 2022 ga retning til den overdoseforebyggende innsatsen og løftet fram tiltak for å møte utfordringene. Helsedirektoratet har i 2023 fått i oppdrag å videreføre den Nasjonale overdosestrategien. Gjennom strategien skal innsatsen mot overdosedødsfall forsterkes.
Norge har forpliktet seg til de globale målene som er satt av Verdens helseorganisasjon (WHO) for perioden 2010–2025, om å redusere for tidlig død som skyldes ikke-smittsomme sykdommer (NCD) med 25 prosent. Målet om reduksjon i for tidlig død er videreført i de globale bærekraftsmålene, med 1/3 reduksjon innen 2030 sammenlignet med 2010. Psykiske lidelser er inkludert i sykdomskategoriene.
I forbindelse med arbeidet med ny nasjonal NCD-strategi og integreringen av psykiske lidelser i NCD-arbeidet, utarbeidet Folkehelseinstituttet et forslag med indikatorer på sykelighet og dødelighet knyttet til psykiske lidelser. Indikatorene på sykelighet omfattet 30 dagers forekomst av angst og depresjon, og 30 dagers forekomst av alkoholbrukslidelse. Indikatorene på dødelighet omfattet selvmord, narkotikautløste dødsfall, og overdødelighet av ikke-smittsomme sykdommer blant personer med alvorlig psykisk lidelse. Det er besluttet at en ny helhetlig NCD-strategi skal legges fram.
Legeforeningen lanserte i januar 2023 rapporten Bedre helse og lengre liv med anbefalte tiltak for å øke levealderen blant personer med psykiske lidelser og/eller rusmiddelproblemer. Rapporten påpeker at pasienter med alvorlige psykiske lidelser eller rusmiddellidelser og avhengighet har behov for særskilte tiltak og ekstra innsats for å få et likeverdig helsetilbud sammenlignet med den generelle befolkningen. For å oppnå en reell bedring av disse pasientenes fysiske helse, er det nødvendig å sette inn flere ulike tiltak på flere nivåer samtidig. Legeforeningen anbefaler en nasjonal satsing for bedre somatisk helse og lengre levetid ved alvorlig psykisk lidelse / rusmiddellidelse.15
Regjeringen vil bidra til å heve levealderen hos personer med psykiske lidelser og/eller rusmiddelproblemer gjennom å utarbeide en helhetlig plan med tiltak. Sentrale tiltaksområder vil være forebygging av somatiske helseproblemer, bedre utredning og diagnostikk av somatiske sykdommer, og bedre rutiner for samarbeid mellom den kommunale helse- og omsorgstjenesten og spesialisthelsetjenesten. Tiltak for økt fysisk aktivitet og å bedre levekår og livskvalitet skal også inngå i planen. Planen må også ses i sammenheng med innsatser for å forebygge unaturlig død hos denne gruppen. Som ledd i arbeidet har Helsedirektoratet fått i oppdrag å utarbeide forslag til tiltak og virkemidler for å bedre tilgangen til diagnostisering, utredning, behandling og oppfølging av somatiske helseproblemer og lidelser for personer med samtidige rusmiddelproblemer og psykiske lidelser, med vekt på kommunenes ansvar for gruppen.
Tiltak i en helhetlig plan som skal bedre levekår og livskvalitet, vil også omfatte tiltak for barn og unge med sammensatte behov, som barn i barnevernet. Det vil være nødvendig å utarbeide flere indikatorer for å følge med på resultatmålet om økt levealder blant personer med psykiske lidelser og/eller rusmiddelproblemer. En viktig del av dette vil være å følge med på at barn i barnevernet som har behandlingstrengende psykiske plager eller lidelser, får psykisk helsehjelp. Se videre omtale av barn og unge og tilbud i barnevern i kapittel 4.4.2.
4.3 Sammenhengende tjenester og forløp
Regjeringen vil at pasienter skal oppleve helhetlige pasientforløp, der de ulike delene av tjenestene jobber godt sammen. Dette er spesielt viktig for personer med langvarige og sammensatte behov. Gjennom opptrappingsplanen skal det også legges til rette for at tjenestene i større grad når mennesker med behov for integrerte og oppsøkende tjenester. Regjeringen vil blant annet videreføre og videreutvikle oppsøkende tjenester, som ACT/FACT og FACT ung.
4.3.1 Gode pasientforløp
Mange pasienter, brukere og pårørende opplever en fragmentert helse- og omsorgstjeneste. Målet er at pasientene skal oppleve helhetlige pasientforløp, der de ulike delene av tjenestene jobber godt sammen. Regjeringens hovedtiltak for samhandling og pasientforløp vil omtales i Nasjonal helse- og samhandlingsplan.
Det samarbeides godt mellom mange kommuner og helseforetak allerede. Det er likevel behov for ytterligere innsats, og for tiltak for å understøtte samhandling. Det er samhandlingsutfordringer både innad i kommunene og i spesialisthelsetjenesten og mellom kommunale tjenester og spesialisthelsetjenesten, samt innad i de enkelte tjenester og på tvers av sektorer. Godt koordinerte tjenester er viktig for alle med psykiske helseutfordringer, men ekstra viktig for mennesker med langvarige og sammensatte behov.
Pasientgrupper med sammensatte behov som trenger tjenester fra både kommune og sykehus, blir ikke godt nok ivaretatt. Det svikter i overgangene mellom tjenestenivåene, og kommuner og helseforetak planlegger ikke nok i fellesskap. Det er gjort flere forsøk på å standardisere og formalisere koordinering og samhandling, men fortsatt er det få av disse pasientene som får oppnevnt koordinator eller individuell plan.16 Koordineringsordningene og tiltak for å forbedre disse vil adresseres i Nasjonal helse- og samhandlingsplan.
For å kunne gi best mulig helsehjelp er det en forutsetning at relevante og nødvendige helseopplysninger følger pasienten gjennom hele pasientforløpet. Slik er det ikke alltid i dag. Helsepersonell bruker verdifull tid på å lete etter riktig informasjon om legemidler eller sykdomshistorie, og helsepersonell må ofte ta valg basert på ufullstendig informasjon.
Staten har innen utvalgte områder etablert nasjonale e-helseløsninger (helsenettet, kjernejournal, e-resept og helsenorge.no). Disse bidrar i dag til samhandling i tjenestene. Erfaringen er at løsningene gir stor nytte og bidrar til sammenheng og helhet ved at helsepersonell får enklere tilgang til nødvendig informasjon, og ved at innbyggere får tilgang til enkle og sikre digitale tjenester.
Regjeringen ønsker å bygge videre på disse løsningene for å nå målene om helhetlig og effektiv samhandling og at det utvikles ny funksjonalitet som kan møte felles behov. For å dekke behovene for helhetlige tjenester framover, er det nødvendig å ta i bruk løsninger og funksjonalitet for samhandling innen flere områder. Digitalisering i helse- og omsorgstjenesten vil være et sentralt tema i Nasjonal helse- og samhandlingsplan, der regjeringen blant annet vil legge fram en helhetlig framstilling av e-helsepolitikken for de neste fire årene.
Innretningen av finansieringssystemene for helse- og omsorgstjenesten har betydning for tjenesteutviklingen og for samhandlingen mellom tjenestenivåene. Det er behov for finansieringsordninger som understøtter bedre sammenheng mellom og effektiv bruk av de samlede ressursene. I arbeidet med Nasjonal helse- og samhandlingsplan vurderes det hvordan finansiering som virkemiddel kan understøtte gode pasientforløp og samhandling mellom kommuner og sykehus. I forbindelse med dette arbeidet har Helsedirektoratet fått i oppdrag å utrede hvordan finansieringsordningene bedre kan understøtte samhandling, samarbeid og et desentralt tjenestetilbud. Sykehusutvalget har i sin NOU 2023: 8 Fellesskapets sykehus – Styring, finansiering, samhandling og ledelse17 foreslått både endringer i finansieringsordningene for spesialisthelsetjenesten og innføring av et samhandlingsbudsjett for kommuner og helseforetak som kun utløses som et resultat av planer og prosesser i helsefellesskapene. Utvalgets rapport er på offentlig høring til 30. juni 2023, og forslagene vil vurderes inn mot Nasjonal helse- og samhandlingsplan.
4.3.2 Integrerte tjenester og oppsøkende og utadrettede tilbud
Det har lenge vært en målsetting å vri virksomheten i psykisk helsevern fra behandling i døgnavdelinger til poliklinisk og ambulant behandling. Oppsøkende behandling anbefales for pasienter som helseforetakene ikke når på andre måter. Det har samtidig vært en betydelig satsing på å bygge ut de kommunale tilbudene innen psykisk helse og rus. Likevel tilbyr nesten 30 prosent av kommunene ikke oppsøkende tjenester til voksne med psykiske plager og lidelser eller samtidige psykiske plager og lidelser og rusmiddelproblemer.18
Pasienter med samtidig psykisk lidelse og rusmiddelproblemer er en gruppe som ofte trenger integrerte tjenester. Sammenlignet med pasienter uten kjent rusproblematikk har de større sannsynlighet for akuttinnleggelser og reinnleggelser, og de har kortere døgnopphold. De trenger også gjerne omfattende og langvarig hjelp fra flere aktører.19 Psykisk helse- og rusfeltet har vært tidlig ute med å tilby integrert behandling, og det finnes gode eksempler på modeller for integrerte tjenester.
Et hovedgrep i Nasjonal helse- og sykehusplan 2020–2023 var å opprette 19 helsefellesskap. Disse består av helseforetak og kommunene i opptaksområdet. Representanter fra helseforetak, tilhørende kommuner, lokale fastleger og brukere møtes for å planlegge og utvikle tjenestene sammen. Dette er en viktig arena for å sikre mer integrerte tjenester. Personer med alvorlige psykiske lidelser og/eller rusmiddelproblemer er en av fire grupper som skal prioriteres i helsefellesskapene.
Boks 4.3 Integrert behandling av ROP-lidelser
Integrert behandling av ROP-lidelser (IDDT) er et manualbasert verktøy for å hjelpe helse- og omsorgstjenestene med å yte integrerte tjenester. Manualen ble oversatt til norsk i 2022 og kan gi god hjelp til mange aktører for å gi mer sammenhengende og helhetlig hjelp.
Over mange år har det vært satset på ACT (Assertive Community Treatment)- og FACT (Flexible Assertive Community Treatment)-team. Dette er tverrfaglige, ambulante team som retter seg mot mennesker med alvorlige psykiske lidelser og/eller rusmiddelproblemer. Evalueringer av både ACT-modellen og FACT-modellen i Norge konkluderer med at teamene gir et bedre tilbud til personer i målgruppen sammenlignet med det personene hadde tidligere.20 Pasienter og pårørende er mer fornøyde, og det er betydelig reduksjon i liggedøgn i spesialisthelsetjenesten og i tvangsbruk. ACT- og FACT-teamene er et viktig skritt på veien for å gi mer helhetlige og sammenhengende tjenester. Den forpliktende samhandlingen mellom kommune og spesialisthelsetjeneste er det aller viktigste for modellens suksess i Norge. Det kan søkes om tidsbegrenset tilskudd til delfinansiering av etablering og drift av tverrfaglige aktivt oppsøkende behandlingsteam etter ACT-modellen og FACT-modellen. Nasjonalt kompetansesenter for psykisk helsearbeid (NAPHA) og Nasjonal kompetansetjeneste for samtidig rusmisbruk og psykisk lidelse (NKROP) samarbeider nært med statsforvalterne, KORUS, de regionale ressurssentrene om vold, traumatisk stress og selvmordsforebygging (RVTS) og ulike brukerorganisasjoner om implementering av ACT- og FACT-modellene i Norge. Det er blant annet etablert nettverk og tilbys implementeringsstøtte. NAPHA og NKROP arbeider sammen for å videreutvikle og revidere både FACT-modellbeskrivelse og Etableringshåndboka (praktiske råd).
Det har vært en stor vekst i antall team, og det er nå etablert rundt 86 ACT/FACT-team i Norge. Enda flere team kan etableres.
Selv om tjenestenes erfaringer med ACT- og FACT-teamene er gode, finnes det flere utfordringer. Dette handler blant annet om barrierer for samarbeid, tilgang til fagpersoner, store avstander og finansiering av teamene.
Det har vært arbeidet med forbedringer, men det gjenstår fortsatt videreutviklingsoppgaver.
Boks 4.4 FACT Lofoten
Kommunene Vågan, Vestvågøy, Flakstad og Moskenes etablerte sammen med Lofoten og Vesterålen DPS i 2019 et FACT-team. Teamet er etablert som en forpliktende samhandling mellom tjenestenivåene. Per februar 2023 gir teamet et tilbud til 68 mennesker.
Målgruppen for teamet er lik hva som er beskrevet i FACT-modellbeskrivelsen. Ett av tilleggskriteriene er at tidligere hjelp har hatt begrenset effekt. Teamet erfarer at de kommer i kontakt med mennesker som har negative erfaringer med tidligere hjelp og at de klarer å tilby brukerne sammenhengende og helhetlige tjenester fra begge nivåer.
Teamet er tverrfaglig sammensatt med ansatte fra de to største kommunene og fra spesialisthelsetjenesten, mens de to minste kommunene betaler teamet for å motta tjenester. De ulike eierne finansierer sine stillinger i teamet.
FACT Lofoten kommer svært godt ut på målinger av modelltrofasthet. Dette til tross for at teamet er etablert i rural kontekst med lange avstander.
Det er viktig at barn og unge med langvarige og sammensatte utfordringer får hjelp tilpasset deres behov, og at tjenestene kan være på barnets og ungdommens arena. Riksrevisjonens undersøkelse av psykiske helsetjenester viste at halvparten av kommunene ikke tilbyr oppsøkende tjenester til barn og unge med psykiske plager og lidelser.21
I forbindelse med Nasjonal helse- og sykehusplan 2020–2023 ble det etablert tre pilotteam som skulle prøve ut FACT ung i norsk kontekst. FACT ung-team er tverrfaglig sammensatte team som skal gi integrert og langvarig behandling til ungdom i alderen 12–25 år som har funksjonssvikt innenfor områder som psykisk helse, skole, nettverk, arbeid, familie, rus, kriminalitet, seksualitet og avhengighet, og hvor man antar det er behov for langvarig og sammensatt innsats fra flere tjenester og nivåer.
Nasjonal kompetansetjeneste for samtidig rusmisbruk og psykisk lidelse (NKROP) har evaluert pilotene, og evalueringsrapporten ble publisert høsten 2022.22 Den viser at både de teamansatte, samarbeidspartnere, pårørende og de unge selv, mener at FACT ung-tilbudet bør bestå og videreutvikles, og at flere bør få tilbud om FACT ung. For de unges erfaringer, se boks 4.5. Samtidig viste rapporten at det er forbedringsområder for implementeringen av modellen. I evalueringsrapporten blir det gitt konkrete anbefalinger for den videre utrullingen av FACT ung. Arbeidet med å videreutvikle FACT ung er i gang. NAPHA har ansvar for koordinering og gjennomføring av opplæring og implementeringsstøtte for FACT ung-team. I dette arbeidet samarbeides det med andre kompetansesentre, og det er opprettet et nasjonalt implementeringsteam.
Det kan også søkes om tidsbegrenset tilskudd til delfinansiering av etablering og drift av FACT ung-team. Det er nå rundt 20 team, inkludert forprosjekter.
Boks 4.5 Erfaringer fra de unge i FACT ung-pilotene
De unge er i hovedsak fornøyd med oppfølgingen fra FACT ung-teamene.
Mange av de unge uttrykker at FACT ung-teamet gir bedre hjelp enn ordinære tjenester (BUP).
Flertallet av de unge opplever god relasjon med teamets ansatte, og at de blir hørt og ikke gitt opp.
De unge opplever at teamet møter dem på egne premisser og er løsningsorientert.
De unge opplever at teamet er tilgjengelig, arenafleksibelt og har familiefokus.
De unge opplever å ha reel medbestemmelse.
De unge er i hovedsak fornøyd med samarbeidet mellom teamet og samarbeidspartnere, og teamet og foreldre. De unge har begrenset kjennskap til innholdet i samarbeidet.
Flere av de unge opplever positive endringer i livet: mer mestring, mer deltagelse i skole, bedre relasjon og kommunikasjon med familien og å ha det bedre med seg selv.
Kilde: Nasjonal kompetansetjeneste for samtidig rusmisbruk og psykisk lidelse, 2022.
Regjeringen vil legge til rette for at tjenestene bedre når mennesker med behov for integrerte og oppsøkende tjenester. Dette innebærer blant annet å utrede ulike modeller for samhandling og vurdere hvordan helsefellesskapene bedre kan settes i stand til å understøtte ønsket utvikling innen psykisk helse. Det skal ses på løsninger for lokale tilpasninger, i tråd med tillitsreformen. Den overordnede retningen for videre utvikling av samhandling fremmes i Nasjonal helse- og samhandlingsplan, og videre tiltak vil derfor konkretiseres utover i planperioden. For omtale av integrerte tjenester til barn og unge generelt, se kapittel 3.4.1.
Regjeringen vil videreføre og videreutvikle oppsøkende og utadrettede tjenester, som ACT- og FACT-team og FACT ung-team. I tråd med dette vil behov for justeringer i virkemidler for å understøtte integrert behandling i større grad vurderes, det vil legges til rette for at barrierer bygges ned, og det vil ses på hvordan regjeringen kan legge til rette for kontinuitet og forutsigbarhet i tilbudet.
4.4 Bedre tjenester til barn og unge med langvarige og sammensatte behov
Barn, unge og deres familier trenger et helhetlig tilbud tilpasset den enkeltes behov. Noen møter på komplekse utfordringer som krever koordinerte, sammensatte og tilpassede løsninger. Regjeringen ønsker som del av opptrappingsplanen å bedre tjenester til barn og unge med sammensatte behov blant annet gjennom å styrke arbeidet for bedre koordinering av tjenestetilbudet, å videreføre og fornye helsesatsingen for barn i barnevernet, og å øke kompetansen knyttet til gjenkjennelse/oppdagelse av tidlige tegn på nevroutviklingsforstyrrelser og oppfølging av disse. Barn og unge under straffegjennomføring og barn og unge med samtidige psykiske lidelser og rusmiddelproblemer må også få god oppfølging og hjelp. Tilbudet til barn og unge med samtidige psykiske lidelser og rusmiddelproblemer vil også følges opp i forebyggings- og behandlingsreformen for rusfeltet.
Barn og unge har rett til medvirkning og tilpasset informasjon. Barns rettigheter skal ivaretas i beslutningsprosesser. Se omtale av vurdering av barns rettigheter og konsekvenser for barn i kapittel 3.4.1.
4.4.1 Barnekoordinator
Regjeringen er opptatt av at barn og deres familier skal oppleve god og helhetlig hjelp. Riksrevisjonen har påpekt at familier til barn og unge med funksjonsnedsettelser må ta et stort ansvar selv for å få hjelp og koordinere tjenestene.23 Familier som har eller venter barn med alvorlig sykdom, skade eller nedsatt funksjonsevne, og som vil ha behov for langvarige og sammensatte eller koordinerte helse- og omsorgstjenester og andre velferdstjenester, har rett til barnekoordinator. Denne retten ble innført fra 1. august 2022. Fra samme tidspunkt ble det innført harmoniserte og styrkede regler om samordning og samarbeid mellom velferdstjenestene. Felles forskrift om individuell plan trådte også i kraft 1. august 2022. Arbeids- og velferdsdirektoratet, Utdanningsdirektoratet, Barne-, ungdoms- og familiedirektoratet og Helsedirektoratet har utarbeidet en felles veileder til regelverksendringene. Barnekoordinator skal gjøre det enklere for familier som har eller venter barn med alvorlig sykdom, skade eller nedsatt funksjonsevne. Koordinatoren skal sørge for at familien og barnet får et velferdstjenestetilbud som er koordinert og helhetlig, og at de får nødvendig informasjon og veiledning.
4.4.2 Barn og unge i barnevernet
Hvis et barn har det dårlig over lengre tid, kan det skade barnets helse og utvikling. Det er særlig langvarig stress som er skadelig for barna. Det kan føre til at barnet blir mer utsatt for sykdommer, både fysisk og psykisk. Et sentralt mål med barnevernsreformen, som trådte i kraft i 2022, er at kommunene skal komme tidligere inn med hjelp til barn og familier i risiko. Reformen understreker betydningen av tverrsektoriell tilnærming, både for å kunne fange opp problemene tidlig og på tiltakssiden. Tidlig innsats kan forebygge at saker utvikler seg til alvorlige barnevernssaker, noe som igjen vil redusere risikoen for utvikling av psykiske plager.
Barn med tiltak i barnevernet har et større omfang av helseplager enn andre barn, og det er betydelig overlapp mellom målgruppene for barnevernet og barne- og ungdomspsykiatrisk poliklinikk (BUP). Nasjonale og internasjonale studier viser at både barn som mottar hjelpetiltak i hjemmet, og barn som bor i fosterhjem og institusjon, har forhøyet risiko for å utvikle psykiske helseproblemer.24 Som blant annet Statens helsetilsyn har påpekt i rapporten Omsorg og rammer fra 2019, er det i barnevernsinstitusjoner vi også ser noen av de aller sykeste barna, ofte med utfordringer knyttet til selvskading, spiseforstyrrelser eller rus, og ofte med flere behandlingsløp bak seg i helsesektoren, som ikke har ført fram.
Barnevernet erfarer at mange har utfordringer knyttet til selvskading, spiseforstyrrelser eller rus. Disse barna har samme rett til nødvendig helsehjelp som andre barn, men gjennom flere år har det vært pekt på utfordringer i skjæringspunktet mellom psykisk helsevern og barnevern som fører til risiko for at barn i barnevernet ikke får nødvendig psykisk helsehjelp. De ordinære helse- og omsorgstjenestene og mål og tiltak for å styrke disse, blir grunnleggende for å sørge for at barn i barnevernet får tilgang til nødvendig psykisk helsehjelp ut fra sine hjelpe- og behandlingsbehov, herunder døgnopphold i psykisk helsevern for barn og unge når det anses nødvendig av helsemessige årsaker. Prioriteringsveilederen for psykisk helsevern for barn og unge løfter fram at spesialisthelsetjenesten sammen med førstelinjen, bør ha spesiell oppmerksomhet overfor sårbare grupper, som barn under barnevernets omsorg. Uavklart omsorgssituasjon eller rusproblematikk skal ikke være avslagsgrunn for psykisk helsehjelp.
Det er behov for å styrke samhandling og kompetanse for å sikre at barn med slike sammensatte problemer får god hjelp. I tillegg har det vært behov for å iverksette enkelte særskilte tiltak for i større grad å fange opp og ivareta disse barnas behov. Samarbeid mellom helse- og barnevernssektoren er særlig viktig, især for barn i barnevernsinstitusjon som ofte har behov for samtidige tjenester fra begge sektorer. Gjennomgående er barnets tilbakemeldinger viktige, og barnets ønsker og behov for fleksibel og tilpasset hjelp skal imøtekommes. Dette forutsetter blant annet at tjenestene jobber sammen og ved siden av hverandre, slik at barn ikke opplever at de blir kasteballer mellom sektorene.
Helse- og omsorgsdepartementet og Barne- og familiedepartementet har over tid samarbeidet om helsesatsingen i barnevernet for sammen å bidra til et bedre tilbud gjennom barneverntjenesten og tjenester til barn og unge med psykiske helseutfordringer. Blant tiltakene som er iverksatt, er nasjonalt forløp for barnevern, som har som mål at barn og unge i barnevernet blir kartlagt og utredet for eventuelle psykiske vansker og rusmiddelproblemer i helsetjenesten, slik at de kan få nødvendig helsehjelp ved behov. Forløpet er utvidet slik at også somatisk helse, seksuell helse og tannhelse blir kartlagt. Nasjonalt forløp skal være grunnmuren i satsingen for bedre helsehjelp til barn i barnevernet, og det beskriver ansvar, oppgaver og samarbeid mellom den kommunale barnevernstjenesten, kommunal helse- og omsorgstjeneste og spesialisthelsetjenesten for barn og unge. Forløpet gir også råd om hvordan samarbeidet kan innrettes, slik at tjenestene sammen sikrer tidlig kartlegging og utredning av barn i barnevernet.
Barn som skal flyttes ut av hjemmet, kan tilbys tverrfaglig helsekartlegging gjennom tverrfaglige helsekartleggingsteam, som skal identifisere hjelpe- og helsebehov hos barna. Formålet er å gi barneverntjenesten tilstrekkelig kunnskap om barnets styrker og behov, slik at barnet får tilpasset omsorg og oppfølging i sitt nye hjem, og at barnet får nødvendig helsehjelp.
For å styrke samarbeidet er det i tillegg innført helseansvarlig ved alle barnevernsinstitusjoner, og de regionale helseforetakene har etablert barnevernansvarlig i psykisk helsevern for barn og unge. For barn som har behov for langvarig omsorg utenfor hjemmet og samtidig har et stort behov for psykisk helsehjelp, er det etablert to omsorgs- og behandlingsinstitusjoner i Bodø og Søgne for barn mellom 13 og 18 år. Institusjonene er regulert i barnevernsloven, og personalet har både barneverns- og helsefaglig kompetanse. Dette institusjonstilbudet blir evaluert.
Barne- og familiedepartementet oppnevnte i juni 2022 et utvalg som skal utrede institusjonsbarnevernet og foreslå nødvendige endringer i tilbudet. Blant annet skal utvalget utrede hvilke rammer og hvilken kompetanse institusjonene må ha for å gi barna et godt omsorgs- og oppfølgingstilbud. Utvalget skal også se på hva slags bistand som kreves fra andre viktige tjenester for barn og unge, slik som helsetjenester for dem som har psykiske lidelser. Utvalget skal levere sin utredning i oktober 2023.
Til tross for satsing gjennom flere år, viser nyere rapporter og en rekke saker i media at det fremdeles er store utfordringer på dette området. Regjeringen vil derfor videreføre, fornye og styrke helsesatsingen i barnevernet, med følgende mål og tiltak, slik at barn i barnevernet får helhetlige og sammenhengende tjenestetilbud i samsvar med sine behov:
tidlig innsats for å avdekke behov for helsehjelp, med vekt på tverrfaglig helsekartlegging, nasjonalt forløp og helsekompetanse i barnevernet.
tettere oppfølging for å sikre at barn i barnevernet får oppfylt sine helserettigheter, med vekt på godt samarbeid mellom barnevern, helsetjenester og andre relevante tjenester på en måte som bidrar til god tilgang til fastlege og andre kommunale tjenester for barn i barnevernet.
utvikling av tjenester som er tilpasset barnevernsbarns behov for helsehjelp og stabilitet, med vekt på ambulante tjenester, forebygging av flyttinger, nasjonalt forløp, digitale tjenester, modeller for bedre koordinering av samarbeid og samhandling og økt kompetanse på barn og rus.
bedre koordinering av innsatsen overfor barn med behov for hjelp fra ulike instanser, med vekt på varsling og samarbeid mellom helse- og barnevernssektoren, slik at tilpasset hjelp kan settes inn når det er fare for at barn i høy risiko ikke lenger får et forsvarlig tilbud.
4.4.3 Barn og unge under straffegjennomføring
Barn og unge som begår lovbrudd, har dårligere oppvekstkår, og har oftere vært i kontakt med barnevernet, enn andre på samme alder.25 Sammenhengen er særlig tydelig for dem som begår gjentatt kriminalitet. Erfaringene med dem som gjennomfører de særskilte straffereaksjonene for aldersgruppen 15–17 år – ungdomsstraff og ungdomsoppfølging – er at de har store og sammensatte utfordringer, blant annet psykiske helseutfordringer, rusproblemer, volds- og aggresjonsatferd og skadelig seksuell atferd.26 Samtidig er konfliktrådets erfaring at det kan være vanskelig å få riktig hjelp til ungdommene. Også rapportering fra Oslo kommune og Oslo politidistrikt viser at ungdommer som er registrert med gjentatt kriminalitet over flere år, har store utfordringer, men har ikke fått den hjelpen de har hatt behov for.27 På denne bakgrunn er det, gjennom arbeidet i Kjernegruppe for utsatte barn og unge, gitt et særskilt oppdrag til Sekretariatet for konfliktrådene, Barne-, ungdoms- og familiedirektoratet og Helsedirektoratet om å utrede hindringer for det tverrsektorielle samarbeidet og velferdstjenestenes deltakelse under gjennomføringen av ungdomsstraff og ungdomsoppfølging. Utredningen vil foreligge høsten 2023 og vil anbefale tiltak og gi råd til departementenes videre arbeid.
4.4.4 Barn og unge med utviklingsforstyrrelser og samtidige lidelser
Barn med utfordringer har ofte sammensatte vansker. Symptomene kan derfor tilfredsstille flere diagnoser i diagnosesystemene. Et helhetlig perspektiv er særlig viktig når det gjelder barn, og det er viktig å se somatisk og psykisk helse i sammenheng når hjelp gis.28
Barn og unge med nevroutviklingsforstyrrelser er en sammensatt gruppe. Noen har i utgangspunktet lettere vansker, mens andre har omfattende vansker som krever tett oppfølging i et livsløpsperspektiv. Felles for disse barna er en sårbarhet som kan medføre alvorlige psykiske og somatiske følgevansker hvis de ikke får riktig tilrettelegging og hjelp. Det sammensatte tilstandsbildet krever tverrfaglig og tverrsektorielt samarbeid og samordning. Disse barna og ungdommene kan ha behov for tilbud fra mange instanser i kommunen samtidig. Det er viktig at både skole, Nav og kultur- og fritidssektoren gir god og samordnet hjelp til disse barna og familiene for å sikre gode liv og forebygge utenforskap og psykiske plager og lidelser.
For å kunne gi barn og ungdommer med nevroutviklingsforstyrrelser et godt tilbud må det også settes inn tidlig, koordinert, tverrfaglig og kunnskapsbasert hjelp for å forebygge alvorlige vansker. Økt inkludering av barn med spesielle behov i det ordinære undervisningstilbudet fordrer kunnskap om hyppig forekommende tilstander, som nevroutviklingsforstyrrelser, i skole og barnehage.29
Det er hyppigere forekomst av psykiske lidelser hos mennesker med utviklingsforstyrrelser enn i befolkningen ellers, særlig den delen av målgruppen som har kognitiv funksjonsnedsettelse.30 Disse har, på lik linje med andre, rett til nødvendig psykisk helsehjelp.
Det er et stort behov for å utvikle kompetanse og kapasitet på behandling av grunn- og tilleggslidelser hos denne pasientgruppen. Variasjon i pasientgruppen medfører også at det er behov for mange ulike former for kompetanse for å imøtekomme enkeltpasienters behov for spesialisthelsetjenesten. Det er viktig med godt samarbeid mellom alle involverte instanser. Et samarbeid mellom psykisk helsevern, helse- og omsorgstjenester i kommunen og habiliteringstjenesten er ofte nødvendig for å gi forsvarlig psykisk helsehjelp til pasientene. Økt kunnskap om tilstandene er også viktig i andre sektorer i kommunen, som kultur- og fritidssektoren. For å gi disse barna og ungdommene god hjelp ønsker regjeringen i planperioden å utrede tiltak for å øke kompetanse knyttet til gjenkjennelse av tidlige tegn og oppfølging av nevroutviklingsforstyrrelser i barnehage, skole og i tjenestene i kommunene og spesialisthelsetjenesten, samt tiltak for styrket samarbeid om tiltak og behandling for gruppen.
Kunnskapsdepartementet har igangsatt et kompetanseløft i spesialpedagogikk og inkluderende praksis som skal bidra til at kommuner og fylkeskommuner får tilstrekkelig kompetanse til å forebygge, fange opp og følge opp alle barn og elever slik at de kan få et inkluderende og godt tilpasset pedagogisk tilbud i barnehage og skole. Det er Utdanningsdirektoratet som har ansvaret for oppbyggingen av kompetanseløftet i samarbeid med KS og Statped.
I NOU 2020: 1 Tjenester til personer med autismespekterforstyrrelser og til personer med Tourettes syndrom fikk utvalget i oppdrag å beskrive behov og sentrale tjenestetilbud i et livsløpsperspektiv for disse gruppene. Utvalget skulle også vurdere dagens situasjon og foreslå hvordan tjenestene kan forbedres. Målet for oppdraget var å styrke det samlede tjenestetilbudet til gruppene og deres pårørende. Som oppfølging av utredningen har regjeringen gitt Helsedirektoratet i oppdrag å utarbeide normerende produkter knyttet til autismespekterforstyrrelse og til Tourettes syndrom. Arbeidet med dette startet våren 2023.
4.4.5 Barn og unge med samtidige psykiske lidelser og rusmiddelproblemer
Regjeringen ønsker at barn og unge med psykiske lidelser og rusmiddelproblemer skal få god hjelp. Riksrevisjonen påpekte i sin undersøkelse av psykiske helsetjenester at ungdom med samtidige psykiske plager/lidelser og rusmiddelproblemer i mange kommuner ikke får et godt nok behandlingstilbud eller står uten et kommunalt tilbud.31 Nesten 20 prosent av kommunene mangler et tilbud til ungdom med rusmiddelproblemer, og nesten 40 prosent av kommunene opplyser at behandlingstilbudet til ungdom med samtidige psykiske plager/lidelser og rusmiddelproblemer ikke er godt nok.
En rapport fra Helsedirektoratet viser at det er behov for å tydeliggjøre hvem som har ansvaret for å yte spesialisert rusbehandling til barn og unge i spesialisthelsetjenesten.32 Ifølge rapporten er det også behov for å utrede utredningsverktøy og behandlingsmetoder som er tilpasset barn og unge med rusmiddelproblemer, også ved samtidige tilstander. Direktoratets utredning peker på at det er organisatoriske barrierer som gir psykisk helsevern for barn og unge utfordringer med å arbeide arenafleksibelt og med systemet rundt disse barna. Helsedirektoratet peker blant annet på at det bør vurderes om finansieringen, herunder innsatsstyrt finansiering, understøtter tjenestene til å kunne jobbe mer helhetlig med denne gruppen og deres familier. Regjeringen vil følge opp rapporten i dialog med Helsedirektoratet og de regionale helseforetakene. Tiltak vil omtales nærmere i forebyggings- og behandlingsreformen for rusfeltet.
Boks 4.6 Hjemmesykehus til barn og unge
Hjemmesykehus er et tilbud til barn og unge som trenger mer hjelp enn de kan få ved oppmøte i poliklinikk. Pasientene mottar behandlingen hjemme hos seg selv, sammen med familien.
Ved Oslo universitetssykehus er det etablert en arenafleksibel tverrfaglig enhet for ungdom, Front Ungdom hjemmesykehus. Målet er å gi ungdommer riktig hjelp til riktig tid. Front Ungdom fyller tomrommet mellom poliklinikk og døgnavdeling ved å tilby ungdommer og familier skreddersydd behandling. Ansatte reiser ut for å gi ungdommen hjelp hjemme og i kjente omgivelser. Front Ungdom er opptatt av å styrke ungdommens mestring av krisen i sitt naturlige miljø, og ikke minst styrke foresattes evne til å ivareta ungdommen.
Ved Lovisenberg Diakonale sykehus og Diakonhjemmet er det etablert et tilbud om hjemmesykehus for barn og unge med psykiske lidelser. Tilbudet retter seg særlig mot barn og unge i akutt krise, med tilstander som psykose, selvmordsrisiko, alvorlig utagering, selvskading eller spiseforstyrrelser, samt barn i alderen 0–6 år som er i risikosonen. Sykehusene har et nært samarbeid med tjenester i bydeler og kommunale tjenester, som barneverntjenesten, PPT, skoler, barnehager og avlastningstjenester, og behandlere ved poliklinikkene.
4.5 Bedre tjenester til voksne med langvarige og sammensatte behov
Regjeringen vil styrke tilbudet til personer med langvarige og sammensatte tjenestebehov og legge til rette for helhetlige, samtidige og tverrfaglige tjenester fra ulike nivåer og sektorer. Det er behov for mer oppsøkende, sammenhengende, integrerte og fleksible tjenester i kommuner og helseforetak til personer med langvarige og sammensatte behov. Se også kapittel 4.3 for omtale av sammenhengende tjenester og forløp. Som del av opptrappingsplanen vil regjeringen videreutvikle modeller for forpliktende samhandling og integrerte tjenestetilbud for mennesker med samtidig rusmiddelproblemer og psykiske lidelser (ROP-lidelser) og støtte opp om implementering av nasjonale faglige råd for forebygging av tvang i psykisk helsevern for voksne. I tillegg vil regjeringen jobbe for et bedre bo- og tjenestetilbud til mennesker med langvarige og sammensatte behov.
4.5.1 Samtidig psykisk lidelse og rusmiddelproblem
Regjeringen vil jobbe for at kvaliteten i tilbudet til mennesker med samtidige rusmiddelproblemer og psykiske lidelser (ROP-lidelser) blir bedre. Pasienter og brukere med ROP-lidelser må få integrert behandling og oppfølging. De som tilbyr tjenestene, skal legge til rette for nødvendig samhandling. Målet er at pasientenes og brukernes ressurser støttes og tas i bruk på en slik måte at de får bedre helse og livskvalitet.
Mange pasienter med alvorlige psykiske lidelser mottar behandling i psykisk helsevern, også for sine rusmiddelproblemer. Rusmiddelproblemer kan forsterke pasientenes utfordringer og har betydning for pasientenes tjeneste- og behandlingsbehov. Det er særlig utfordrende å få til sammenhengende og integrerte tjenester for personer som har både alvorlige psykiske lidelser og problematisk bruk av rusmidler. Pasienter med samtidig psykisk lidelse og rusproblematikk har større sannsynlighet for akuttinnleggelser og reinnleggelser og har kortere døgnopphold, sammenlignet med pasienter uten kjente rusmiddelproblemer.33 De trenger omfattende og langvarig hjelp fra flere aktører. Oppfølging og behandling av somatiske tilstander er mangelfull. Det gjenspeiles i gruppens forhøyede risiko for økt sykelighet og tidlig død. Levealder omtales nærmere under kapittel 4.2.
Mennesker med ROP-lidelser har økt risiko for å utøve vold.34 Psykiske lidelser og rusproblemer er også risikofaktorer for å utsettes for vold.35 KORUS og de regionale ressurssentrene om vold, traumatisk stress og selvmordsforebygging (RVTS) har på oppdrag fra Helsedirektoratet utviklet kunnskapsmoduler om integrert behandling av rus og vold. Formålet er å øke kompetansen blant ansatte som jobber i tjenester til personer med psykiske helseutfordringer og rusproblemer, slik at man kan gi et mer helhetlig tjenestetilbud til personer med rus- og voldsproblemer.36 For nærmere omtale av vold, se kapittel 3.8.Helsetilsynet gjennomførte i 2017 og 2018 landsomfattende tilsyn med tjenestetilbudet til personer med ROP-lidelser.37 Tilsynet omfattet både spesialisthelsetjenester, kommunale helse- og omsorgstjenester og sosiale tjenester, og avdekket at personer med ROP-lidelser ikke mottok tjenestene de hadde behov for, og at dette kunne få alvorlige konsekvenser for deres helse- og livssituasjon.
Regjeringen vil videreutvikle konkrete modeller for integrerte tjenester for pasienter med samtidige psykiske lidelser og rusmiddelproblemer og jobbe for å bedre sette helsefellesskapene i stand til å understøtte tjenesteutvikling for denne gruppen. Dette må ses i sammenheng med tiltak som fremmes i Nasjonal helse- og samhandlingsplan.
Tilbudet til mennesker med ROP-lidelser vil også være tema i Forebyggings- og behandlingsreformen for rusfeltet.
4.5.2 Forebygging av tvang i psykisk helsevern
Hovedregelen ved all helsehjelp er frivillighet, uansett om hjelpen retter seg mot en somatisk, psykisk eller rusrelatert helseutfordring. I psykisk helsevern får de aller fleste hjelp etter eget ønske og samtykke. I noen situasjoner er det behov for å gi omsorg og behandling selv om personen ikke vil ha hjelp eller ikke er i stand til å ta stilling til eget hjelpebehov. Tvang kan kun brukes når vilkårene i loven er oppfylt. Det kreves for eksempel at frivillige løsninger ikke har ført fram, eller at det må være åpenbart formålsløst å forsøke slike løsninger. Ved nærliggende og alvorlig fare for eget eller andres liv og helse kan tvungent vern etableres uavhengig av om personen er samtykkekompetent eller ikke. Statens plikt til å beskytte enkeltmenneskets og befolkningens liv og helse går i disse tilfellene foran hovedregelen om at helsehjelp skal være frivillig.
Det har kommet tilbakemeldinger om at vilkåret om manglende samtykkekompetanse kan ha hatt negative konsekvenser for pasientene det gjelder, samt pårørende og samfunnet for øvrig. Bekymringene handler blant annet om at lovendringen kan ha ført til økt tvangsbruk totalt sett, at de aktuelle pasientene blir sykere før de kommer til behandling, og at politiet i økende grad må bistå helsevesenet med å håndtere personer med alvorlige psykiske lidelser. Regjeringen har derfor oppnevnt et ekspertutvalg som skal evaluere vilkåret om manglende samtykkekompetanse for bruk av tvang i psykisk helsevern. En innstilling fra utvalget er ventet innen 15. juni 2023. Ekspertutvalget ser nærmere på hva slags utfordringer regelverket har gitt for tjenestene, brukerne og pårørende.
Psykiatriske akuttmottak, døgnposter i DPS, og lokale og regionale sikkerhetsavdelinger behandler pasienter som har psykiske lidelser av ulik alvorlighetsgrad. Omfanget av utagering, selvmordsfare, selvskading og voldsrisiko varierer mellom og innenfor behandlingsnivåene. Tilsvarende varierer behovet for tvangs- og sikkerhetstiltak. Samtidig vil også tilgjengelig lokal kompetanse på håndtering av aggresjonsproblematikk og annen grenseoverskridende atferd påvirke institusjonens forutsetninger for å løse krevende situasjoner uten maktmidler og forhindre at tvang blir eneste utvei. Det er godt faglig dokumentert at tvang kan reduseres betydelig dersom det jobbes målrettet og systematisk med forebygging. For å lykkes over tid med å begrense tvangsbruk kreves det systematisk og vedvarende arbeid på flere organisasjonsnivåer og mellom samarbeidende aktører. Det innebærer aktivt lederskap og at det utvikles kultur, organisering og kompetanse som fremmer frivillige løsninger.
Helsedirektoratet har utarbeidet nasjonale faglige råd for forebygging av bruk av tvang i psykisk helsevern for voksne. Disse er gjort gjeldende fra 1. mars 2022.38 De faglige rådene skal være et hjelpemiddel for en mer enhetlig forståelse av hvordan bruk av tvang kan forebygges. Et sentralt mål med rådene er å redusere uønsket variasjon i bruken av tvang, samt å bidra til kvalitetsforbedring i helse- og omsorgstjenesten.
Helsedirektoratet samarbeider med de regionale helseforetakene om å ta i bruk de nye rådene. Framover vil det være behov for å følge opp hvordan de faglige rådene er tatt i bruk i helseforetakene, herunder om foretakenes egne planer for forebygging og reduksjon av tvang er oppdatert i samsvar med de nasjonale føringene.
4.5.3 Bo- og tjenestetilbud
Gode boforhold og de grunnleggende behovene bolig dekker, er viktig for alle mennesker, jf. kapittel 2.4, også de med langvarige og sammensatte behov. Regjeringen vil i planperioden jobbe for at mennesker med langvarige og sammensatte behov får dette grunnleggende behovet dekt. Dette handler om å jobbe for et bedre bo- og tjenestetilbud til mennesker med langvarige og sammensatte behov, samt vurdere hvilke tiltak som bør iverksettes for å oppnå det.Arbeidet bør inkludere løsninger for pasienter som er underlagt tvang etter lov om psykisk helsevern og personer som står i risiko for å utøve vold. Det bør også ses i sammenheng med tiltak for personer som er dømt til tvungent psykisk helsevern, og inkludere utredning av bemannede botilbud og tilbud som gir bedre bruk av tilgjengelige ressurser fra begge nivåer. Arbeidet må ses i sammenheng med tiltak under kapittel 4.7 om gode og samordnede tilbud fra helse- og justissektoren og vil skje i samråd med Kommunal- og distriktsdepartementet og Justis- og beredskapsdepartementet.
Bostedsløshet
Selv om de fleste bor godt i Norge i dag, gjelder ikke dette alle. Bostedsløse er den aller mest sårbare gruppen i den sosiale boligpolitikken. I Norge defineres bostedsløse som personer som ikke disponerer en egen bolig og er henvist til tilfeldige og midlertidige botilbud, personer som bor midlertidig hos venner, kjente eller slektninger, personer som skal skrives ut fra institusjon eller kriminalomsorgen innen to måneder og er uten bolig, og personer som sover ute. Midlertidige botilbud kan for eksempel være hospits, pensjonat eller campinghytter. Bostedsløshet er blitt kartlagt gjennom egne undersøkelser hvert fjerde år siden 1996.39 Den siste kartleggingen ble gjennomført i 2020. Da var rundt 3 300 personer bostedsløse. En av fire bostedsløse, 749 personer, hadde mindreårige barn, og 112 av disse var bostedsløse sammen med barna sine, minst 142 barn. Kartleggingen viste at tolv prosent av alle bostedsløse var på institusjon og seks prosent i kriminalomsorgen. 798 personer med ROP-lidelser var bostedsløse i 2020. Dette utgjør 24 prosent av alle bostedsløse. Personer med ROP-lidelse er oftere kastet ut av boligen sin sammenlignet med andre bostedsløse og de er oftere i behandling.40 To av tre i denne gruppen har vært tilbakevendende bostedsløse over flere år eller mer enn et halvt år. Ny boligsosial lov, jf. kapittel 2.4, kan bidra til at flere vanskeligstilte får nødvendig hjelp og at nivået på den boligsosiale bistanden blir mer likeverdig mellom kommuner.
Ifølge Sintefs kartlegging av kommunalt psykisk helse- og rusarbeid, opplever 16 prosent av kommuner at boligsituasjonen til målgruppen innen psykisk helse er dårlig eller svært dårlig. De vanligste utfordringene oppgis å være boliger til personer med samtidig rusmiddelproblemer og psykiske lidelser (ROP-lidelser), for lite differensiert botilbud og mangel på bolig/bofellesskap der bruker har nødvendig tilgang til personell.41 Personer med rus- og psykiske lidelser kan trenge hjelp til å mestre å bo i egen bolig, for eksempel råd, veiledning, praktisk bistand eller opplæring. For personer med ROP-lidelser er samordning av tjenester særlig viktig.42 Se kapittel 4.5.1 for nærmere omtale av tjenestetilbudet til disse.
Boks 4.7 Ljabruveien bo- og behandlingsenhet
Ljabruveien bo- og behandlingsenhet består av ti nybygde og spesialtilpassede boliger for rusavhengige menn med alvorlige psykiske lidelser og lang historikk med utfordrende atferd knyttet til vold, trusler og skadeverk. Boligene er tilknyttet en døgnbemannet personalbase. Tiltaket tilbyr, i samarbeid med bydel og spesialisthelsetjeneste, bistand for å fremme den enkeltes vei mot bedring og mestring av egen livssituasjon, og en mulighet til å kunne bo i egen bolig over tid.
De samlokaliserte boligene skal legge til rette for et trygt og godt bomiljø, og ivaretar både privatlivet og sikkerheten til den enkelte beboer.
Personalgruppen har stort fokus på både trivsel og sikkerhet, og bygningsmasse med personalbase er bygget med tanke på målgruppen.
Kilde: Oslo kommune, 2023.
Tilpassede boliger til mennesker med omsorgsbehov
Mennesker med langvarige og sammensatte behov bør ha tilgang på boliger tilpasset deres behov. Arbeidet med å bedre tilgangen til tilpassede boliger til mennesker med omsorgsbehov adresseres også i stortingsmeldingen om «bo trygt hjemme»-reformen. Reformen er avgrenset til eldre, men flere av tiltakene i reformen vil gjelde for hele befolkningen, og ha relevans for mennesker med psykisk helse- og rusmiddelproblematikk. For noen mennesker med langvarige og sammensatte behov kan boliger med heldøgns helse- og omsorgstjenester være en løsning, jf. helse- og omsorgstjenesteloven § 3-2. Investeringstilskuddet til heldøgns omsorgsplasser, som forvaltes av Husbanken, skal stimulere kommunene til å fornye og øke tilbudet av sykehjemsplasser og omsorgsboliger for personer med behov for heldøgns helse- og omsorgstjenester, uavhengig av beboerens alder, diagnose eller funksjonsnedsettelse. Investeringstilskuddet er tilrettelagt slik at kommunene, i tillegg til å øke antallet heldøgns omsorgsplasser, også kan erstatte, renovere og oppgradere allerede eksisterende bygningsmasse. Regjeringen vil bidra til å gjøre investeringstilskuddet til heldøgns omsorgsplasser kjent blant norske kommuner, for å stimulere til flere boliger til personer med rusproblemer og/eller psykiske problemer.
Helsedirektoratet har i forbindelse med arbeidet med forebyggings- og behandlingsreformen for rusfeltet fått i oppdrag å kartlegge omfang og type døgntilbud som kommunene yter til personer med rusmiddelproblemer og psykiske lidelser, og å vurdere om det ivaretar ulike gruppers behov. Oppdraget vil også være relevant for arbeidet som følger av opptrappingsplanen.
Bo- og tjenestetilbud til personer med forhøyet volds- og sikkerhetsrisiko
I innspill til opptrappingsplanen rapporterer mange kommuner om utfordringer knyttet til å skaffe tilpassede boliger, spesielt for dem med omfattende tjenestebehov og voldsproblematikk. Dette inkluderer de som er dømt til tvungent psykisk helsevern. Brukere og pasienter med volds- og utageringsproblematikk er en mindre gruppe, som har behov for særlig tilpassede og samtidige helse- og omsorgstjenester. De er ofte blant de vanskeligstilte på boligmarkedet, både når det gjelder å finne egnet bolig, og når det gjelder å opprettholde boforholdet over tid.43 Utfordringer knyttet til utskrivningsprosesser for pasienter med alvorlig psykisk lidelse og samtidig alvorlig voldsproblematikk er beskrevet i flere rapporter de senere årene.44 Pasientpopulasjonen har omfattende utfordringer og komplekse behov, og det beskrives i økende grad at både spesialisthelsetjenesten og kommunene strever med å gi et adekvat sikkerhets-, behandlings-, og omsorgstilbud.
I 2020 ble det gjennomført en kartlegging av pasienter og utskrivningsprosesser fra sikkerhetsavdelinger.45 Kartleggingen viser at mange kommuner tar imot pasienter med sammensatte utfordringer fra sikkerhetspsykiatriske avdelinger og at det er en økning i antall utskrivelser. Funnene peker på komplekse og sammensatte behov hos pasientgruppen, og på utfordringer for kommunene som skal motta dem. Det handler om lovverk, økonomi, kompetanse, kultur for samhandling og om å danne en felles forståelse for utfordringsbildet mellom alle involverte.
Rapporten belyser hvilke tiltak som kan ha betydning for bedret rettssikkerhet og livskvalitet for pasientgruppen. Tiltakene knytter seg til boligformer som ivaretar pasientgruppens behandlings- og omsorgsbehov og deres rettssikkerhet knyttet til frihetsbegrensninger og bruk av tvang, samtidig med at hensynet til samfunnsvernet ivaretas.
Fafo ga i februar 2023 ut rapporten I grenseland. Samfunnsvern og sikkerhetspsykiatri i et kommunalt perspektiv.46 Rapporten drøfter kommunenes utfordringer med å gi forsvarlige tjenester til personer som skrives ut fra psykisk helsevern /sikkerhetspsykiatrien for gjennomføring av tvungent psykisk helsevern utenfor døgninstitusjon (TUD), og hvor hensyn til samfunnsvern står sentralt.
Rapporten viser at kommunene gir tjenester til en sammensatt gruppe brukere med alvorlige psykiske lidelser, ofte samtidige rusproblemer, og hvor det er en vurdert forhøyet volds- eller sikkerhetsrisiko. Ulike tjenesteområder i kommunen er involvert i å følge opp målgruppen. Personene i denne gruppen, befinner seg ofte i et grenseland mellom kommunens tjenesteansvar og spesialisthelsetjenestens. De har ofte samtidig behov for de ulike virkemidlene som spesialisthelsetjenesten og kommunen kan tilby. Kommunen har ansvar for bo- og tjenestetilbud, men kommunale tjenester er basert på at innbyggerne frivillig ønsker å motta dem. Rapporten viser at kommuner og spesialisthelsetjenesten ofte kan ha ulik forståelse og vurdering av pasienters behov, og begrenset kjennskap til hverandres kontekst og rammer. Det kan være uenighet om både pasientens situasjon og behov, hva som er et egnet og godt tilbud, og hvem som har ansvar for å gi nødvendige tjenester, behandling og oppfølging. Begrenset døgnkapasitet i psykisk helsevern skaper press på utskrivning av pasienter og høyere terskel for innleggelse.
De regionale helseforetakene har fått i oppdrag å lage en overordnet plan for sikkerhetspsykiatri. Helseforetakene skal blant annet vurdere behovet for langvarig forsterkede botilbud i samarbeid med kommunene og om det kan være hensiktsmessig å etablere tverrfaglige ambulante team for å ivareta personer som utgjør en sikkerhetsrisiko.
4.6 Riktig bruk av legemidler
Legemidler kan ha en viktig plass i behandlingen av psykiske lidelser, spesielt ved mer alvorlige tilstander. Når det er behov for psykofarmaka, bør dette være en del av et helhetlig behandlingsforløp. Regjeringen vil bidra til å fremme riktig bruk av legemidler.
Bruken av legemidler for behandling av psykiske lidelser øker. Tall fra Folkehelseinstituttet viser at rundt 390 000 nordmenn fikk utlevert minst ett legemiddel av typene antidepressiva og antipsykotika i 2021.47 Antidepressiva er mest brukt, men også bruk av antipsykotika øker. Antall brukere av sovemidler og beroligende legemidler per 1000 innbygger er tilnærmet uendret de siste årene.
For flere av de mest brukte legemidlene for behandling av depresjon eller psykose, kan det være genetiske forhold som påvirker kroppens omsetning av virkestoffet. Persontilpasset medisin kan her bidra til optimal legemiddelbruk hos den enkelte pasient. Senter for psykofarmakologi ved Diakonhjemmet sykehus har over de siste 20 årene utviklet og innført farmakogenetiske analyser for presisjonsdosering av psykofarmaka. De genetiske undersøkelsene bidrar til økt treffsikkerhet i valg av legemiddel og dose til den enkelte pasient. Regjeringens strategi for persontilpasset medisin (2023–2030) har som visjon at persontilpasset medisin er en integrert del av forebygging, diagnostikk, behandling og oppfølging i helsetjenesten med mål om bedre helse og mestring gjennom livet. Et tiltak i strategien er at Helsedirektoratet skal vurdere behovet for anbefalinger knyttet til farmakogenetiske analyser. Dette skal særlig bidra til å møte behovene for slike anbefalinger i kommunal helse- og omsorgstjeneste.
Flere studier peker også på en økning i totalbruken av psykofarmaka i aldersgruppen 0–17 år over den siste tiårsperioden i Norge, særlig blant unge jenter.48
Det er begrenset kunnskap om hvilke konsekvenser bruk av psykofarmaka kan ha hos barn og unge på kort og lengre sikt. Nasjonalt kompetansenettverk for legemidler til barn arbeider for at legemiddelbehandling til barn skal være hensiktsmessig og trygt. Kompetansenettverket har fått i oppdrag å etablere og drifte et nasjonalt legemiddelnettverk innen barne- og ungdomspsykiatri. Nasjonalt kompetansenettverk for psykofarmaka til barn og unge (psykofarmakanettverket) startet opp i januar 2022 og består av en tverrfaglig gruppe med farmasøyter og spesialister i barne- og ungdomspsykiatri fra ulike helseforetak.
Nasjonale faglige råd for bruk av psykofarmaka til barn og unge ble publisert i september 2022. Rådene skal blant annet bidra til at det bare er barn og unge med nødvendig indikasjon som får psykofarmaka, og at behandlingen blir fulgt opp systematisk og avsluttet ved manglende effekt eller ved store bivirkninger.
I nasjonale pasientforløp er det anbefalinger om hvordan man skal følge opp bruk av legemidler, og konkrete råd for oppfølging ved bruk av antipsykotika.49 Legeforeningen har utarbeidet råd for nedtrapping og seponering av antipsykotika.50
Medisinfrie behandlingstilbud
Medisinfrie behandlingstilbud i psykisk helsevern kom på plass i alle helseregioner i 2017, på oppdrag fra Helse- og omsorgsdepartementet. Bakgrunnen for satsingen var et tydelig kommunisert behov fra brukerne om å få et alternativ til den tradisjonelle, medisinbaserte behandlingen i psykisk helsevern. Tilbudet hjelper mennesker til å oppnå bedre psykisk helse uten bivirkningene som følger av medisin, eller til å klare seg med lavere doser. Det er dermed et viktig bidrag til økt egenmestring, samt redusere unødvendig bruk av psykofarmaka.
Evalueringene fra Kompetansesenter for brukererfaring og tjenesteutvikling (KBT) viser at tilbudet langt på vei har svart til brukernes forventninger med hensyn til å få hjelp til nedtrapping eller til å avslutte behandling med psykofarmaka. Andre former for terapi (for eksempel samtaleterapi, gruppeterapi, musikk- og kunstterapi og dyreassistert terapi) og støttetiltak, kan bidra til bedre funksjonsevne og mindre plager av eventuelle bivirkninger fra medisin.
KBTs siste rapport viser at det har vært stor variasjon i implementering av de legemiddelfrie tilbudene, og at mye gjenstår for å gjøre tilbudene tilgjengelige på lik linje med andre tilbud innen psykisk helsevern.51 De medisinfrie tilbudene oppleves, ifølge rapporten, som vanskelig tilgjengelig for brukerne. Dette handler dels om manglende informasjon om at et slikt tilbud finnes og hva alternativene til medisiner innebærer. Medisinfrie behandlingstilbud har en naturlig plass i en moderne, pasientrettet psykisk helsetjeneste. Den videre utviklingen av tilbudet bør skje i nær dialog mellom fagmiljøene, brukerne og pårørende.
4.7 Gode og samordnede tilbud fra helse- og justissektoren
Mange innsatte eller personer som er dømt til behandling eller tvungen omsorg, har komplekse og sammensatte psykiske lidelser eller utviklingshemming som stiller krav til tilrettelagte soningsforhold og oppfølging av helseutfordringer. Regjeringen vil legge til rette for gode og samordnede tilbud fra helse- og justissektoren som skal bidra til å bedre den enkeltes livssituasjon og helse, samtidig som samfunnsvernet ivaretas.
4.7.1 Dom til tvungen behandling
Dom til tvungent psykisk helsevern og dom til tvungen omsorg er strafferettslige særreaksjoner (straffeloven § 62 til 65). De to særreaksjonene kommer i stedet for fengselsstraff for personer som var utilregnelige da lovbruddet ble begått.
Det har vært betydelig økning i antall dømte til behandling de siste årene, særlig fra 2020 fram til i dag.52 Se figur 4.2 og 4.3. Økningen sammenfaller med endringen i vilkårene i straffeloven for å idømme overføring til tvungent psykisk helsevern, som trådte i kraft i oktober 2020. I enkelte områder er økningen meget stor og gir kapasitetsproblemer. Dersom trenden vedvarer de neste ti årene, vil antallet domfelte i psykisk helsevern utgjøre 500–600 personer, nesten en dobling fra i dag, ifølge framskrivninger fra de regionale helseforetakene. Det vil være behov for en betydelig kapasitetsvekst for behandling og oppfølging for pasienter som er dømt til tvungent psykisk helsevern, dersom vilkårene for bruk av særreaksjon forblir uendret. Regjeringen vil om kort tid oppnevne et utvalg som blant annet skal evaluere ordningene med dom på overføring til tvungent psykisk helsevern og tvungen omsorg.
De fleste gjennomfører dom til tvungent psykisk helsevern i døgnavdelinger. Noen er i sikkerhetsavdelinger (regionale eller lokale), og andre i ordinære døgnavdelinger i sykehus eller DPS. Mange gjennomfører imidlertid også dommen uten døgnopphold.
Rapporter og tilsyn viser at både kommunene og spesialisthelsetjenesten har betydelige utfordringer med å sikre gode og koordinerte tilbud til personer med sikkerhetsrisiko og samtidig ivareta samfunnsvernet.53 Det er utfordringer knyttet til kapasitet, kompetanse, botilbud og samarbeid mellom politi og helse. Ved en fortsatt økning i antall dømte til behandling vil nåværende utfordringer forsterkes og ytterligere påvirke den generelle kapasiteten og personellbruken i tjenestene.
Helhetlige og stabile tjenester er nødvendige forutsetninger for å ivareta samfunnsvernet under gjennomføring av dom til tvungent psykisk helsevern uten døgnopphold. Voksne uten lovlig opphold har imidlertid kun rett til øyeblikkelig hjelp og helsehjelp som er helt nødvendig og ikke kan vente. Særreaksjonsdømte som ikke har lovlig opphold i Norge, risikerer derfor å bli værende i døgntiltak i spesialisthelsetjenesten utover det som kan begrunnes med personens behov for behandling.
Med bakgrunn i en henvendelse fra Sivilombudet fikk Helsedirektoratet sammen med Utlendingsdirektoratet og Arbeids- og velferdsdirektoratet, i oppdrag å foreslå praktiske løsninger innenfor dagens regelverk og systemer, for situasjoner der faglig ansvarlig behandler i institusjon i psykisk helsevern mener at en særreaksjonsdømt utlending uten oppholdstillatelse bør skrives ut fra døgninstitusjon innen psykisk helsevern. Rapporten ble levert i oktober 2022.
Per oktober 2022 var fem særreaksjonsdømte uten lovlig opphold fortsatt i døgninstitusjon i psykisk helsevern selv om faglig ansvarlig mente at de var utskrivningsklare fra spesialisthelsetjenesten. Det vil si at de av hensyn til progresjon i behandlingen burde vært overført til tvungent psykisk helsevern uten døgnopphold. Hovedkonklusjonen fra Helsedirektoratet er at det innenfor dagens regelverk ikke vil være mulig å sikre at særreaksjonsdømte uten lovlig opphold skrives ut av døgninstitusjon når faglig ansvarlig mener det er riktig. Det foreslås likevel løsninger – innenfor dagens regelverk – som kan avhjelpe situasjonen fram til retur. Helse- og omsorgsdepartementet vil, i samarbeid med Justis- og beredskapsdepartementet og Arbeids- og inkluderingsdepartementet, ta stilling til hvordan utredningen bør følges opp.
Det er behov for tiltak både i spesialisthelsetjenesten, i kommunene og i samarbeidet mellom disse framover for å møte veksten i antall dømte.
Helse- og omsorgsdepartementet ga i 2022 de regionale helseforetakene i oppdrag å utarbeide en overordnet plan for sikkerhetspsykiatrien og øvrige tiltak for dømte til tvungent psykisk helsevern. Rapporten skal etter planen ferdigstilles sommeren 2023. Rapporten vil blant annet redegjøre for behovet for innhold, organisering og sammenheng i det sikkerhetspsykiatriske tjenestetilbudet, med det formål å legge til rette for bedre pasientforløp i psykisk helsevern. Rapporten vil også ta for seg kapasitetsbehov, og føringer for samarbeid mellom spesialisthelsetjenesten og kommunene. Rapporten vil være retningsgivende for videre veivalg for det sikkerhetspsykiatriske tjenestetilbudet.

Figur 4.2 Antall dømt til tvungent psykisk helsevern i perioden 2015–2021
Kilde: Helse Sør-Øst, 2022
4.7.2 Dom til tvungen omsorg
Tvungen omsorg er en strafferettslig særreaksjon som opprinnelig ble etablert for personer med høygradig psykisk utviklingshemming som har begått alvorlige lovbrudd mot andres liv, helse eller frihet (for eksempel seksuallovbrudd, ildspåsettelse, alvorlig vold, mv.). Det er opprettet en nasjonale enhet med ansvar for gjennomføring av særreaksjonen. Sentral fagenhet for tvungen omsorg er lagt til St. Olavs hospital, Helse Midt-Norge RHF. Fagenheten har ansvaret for at alle dømte utredes i enhetens døgnavdeling. Når hensynet til den domfelte tilsier det og sikkerhetshensyn ikke taler imot, kan fagenheten inngå avtale om gjennomføring av omsorgen utenfor fagenheten, for eksempel i domfeltes hjemkommune. I tillegg til ansvaret for å ta imot dømte til tvungen omsorg etter §§ 63 og 64 i straffeloven, er fagenheten pliktig til å motta personer for gjennomføring av varetektsurrogat etter straffeprosessloven § 188 og/eller rettspsykiatrisk undersøkelse etter straffeprosessloven § 167.
Fra oppstarten i 2002 og fram til 2019 ble relativt få personer dømt til tvungen omsorg (inntil to personer per år). Siden 2020 har antall dømte økt sterkt. Flere personer er kommet inn i ordningen de siste tre årene enn totalt i perioden 2002–2019.54 Hovedgrunnen til dette er endringer i reglene i straffeloven om skyldevne og vilkår for å idømme tvungen omsorg. Endringene ble iverksatt høsten 2020. Etter lovendringen er dom til tvungen omsorg ikke lenger forbeholdt psykisk utviklingshemmede. Også personer med symptomtunge psykiske lidelser, samt likestilte organiske og somatiske tilstander som påvirker sinnet (for eksempel demens, alzheimer, hjerneskade og autismeforstyrrelser), kan dømmes til ordningen, dersom lovbruddet ifølge påtalemyndigheten og domstolen tilsier dette. Det er, til forskjell fra tidligere, overlatt til rettens skjønn å velge særreaksjon (dom til tvungent psykisk helsevern eller dom til tvungen omsorg) ut fra hva retten mener passer best i hvert tilfelle. I tillegg er den veiledende IQ-grensen for når en person skal anses å ha en høygradig psykisk utviklingshemming i straffelovens forstand, hevet fra 55 til 60.
Også når det gjelder dom til tvungen omsorg, har utviklingen satt ordningen under høyt press. Kapasiteten i sengeposten ved Sentral fagenhet for tvungen omsorg er overskredet, og Helse Midt-Norge RHF har blitt nødt til å ta i bruk sengeplasser i regional sikkerhetsavdeling. Det kan bli nødvendig å bygge ut det allerede nyoppførte sikkerhetsbygget ved St. Olavs hospital for å håndtere tilstrømningen av nye dømte. Utviklingen i antall dommer har også medført en svært høy kostnadsøkning, med gjentatte overskridelser av bevilgningen til ordningen på statsbudsjettet. De administrative og økonomiske konsekvensene av å senke terskelen og utvide virkeområdet for dom til tvungen omsorg ble i liten grad utredet forut for lovendringene.
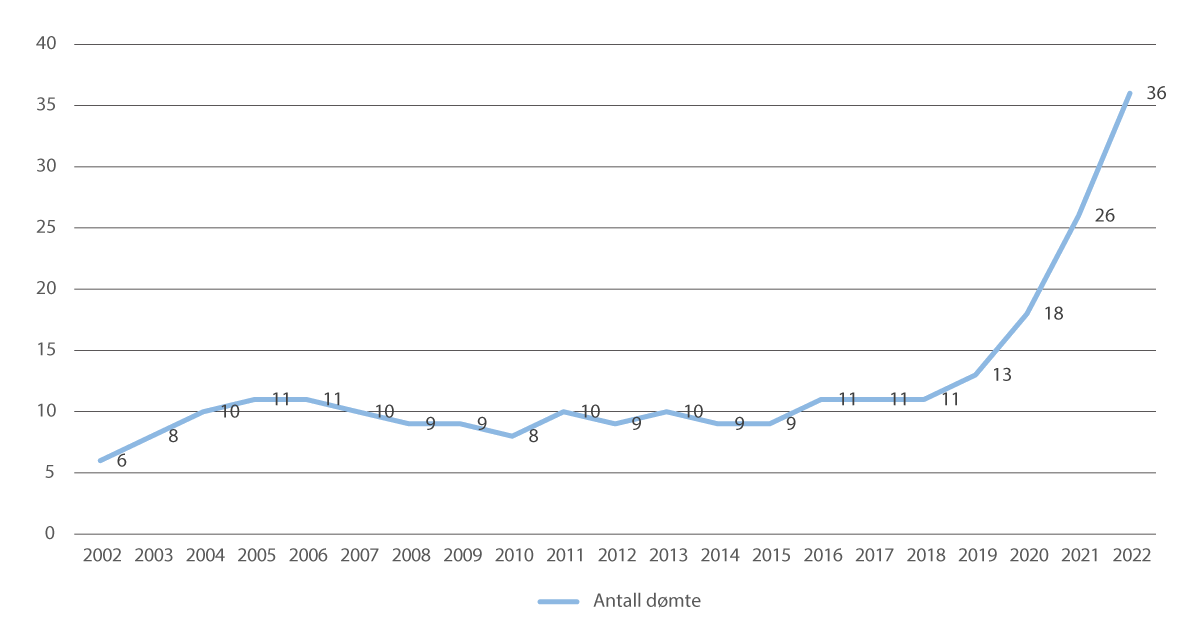
Figur 4.3 Utvikling i antall dømte til tvungen omsorg i perioden 2002–2022
Kilde: Sentral fagenhet for tvungen omsorg, 2022.
4.7.3 Innsatte i fengsel
Forekomsten av psykiske lidelser blant innsatte i norske fengsler er høyere enn i befolkningen for øvrig, og det er heller ikke uvanlig at de innsatte har flere psykiske lidelser samtidig. Studier viser stor grad av samsykelighet, og at 92 prosent av innsatte har en eller annen form for personlighetsforstyrrelse eller annen psykisk lidelse.55
Mange innsatte i norske fengsler har derfor behov for helsehjelp. En del innsatte har allerede før de kommer i fengsel, komplekse og sammensatte psykiske lidelser eller utviklingshemming som stiller større krav til soningsforhold og god oppfølging av psykiske helseutfordringer.
Uten gode soningsforhold og tilstrekkelig helsehjelp øker risikoen for at den enkelte blir isolert, og mulighetene for rehabilitering til et liv uten kriminalitet svekkes. Dette er et felles ansvar for kriminalomsorgen og helse- og omsorgstjenesten.
Å begrense menneskers mulighet til å ha sosial kontakt med andre, er et omfattende inngrep i den enkeltes personlige integritet og autonomi. I tillegg kan begrensninger av menneskelig kontakt, mangelfullt tilbud om aktiviteter og meningsfullt fellesskap med andre – og i mange tilfeller hel eller delvis isolasjon – medføre både fysiske og psykiske helseskader. I hvilken grad fengslene legger til rette for sosial kontakt, fellesskap og aktiviteter, er derfor av vesentlig betydning for de innsattes psykiske og fysiske helse.
De siste årene er det rettet særlig kritikk mot norske myndigheter, med påpekning av at mange innsatte i norske fengsler er isolert. I juni 2019 leverte Sivilombudsmannen (nå Sivilombudet) en særskilt melding til Stortinget om isolasjon og mangel på menneskelig kontakt i norske fengsler (Dokument 4:3 (2018–2019). I Innst. 172 S (2019–2020) ba Stortingets kontroll- og konstitusjonskomité om at regjeringen iverksetter tiltak og fremmer forslag til Stortinget om nødvendige lovendringer for å følge opp anbefalingene fra Sivilombudsmannens særskilte melding. Sivilombudsmannen anbefalte forbedringer, som å lovfeste helsetjenestens oppfølgingsansvar ved isolasjon og bruk av sikkerhetscelle eller sikkerhetsseng, og å sørge for at fengselshelsetjenesten får en felles faglig plattform. Endringer av straffegjennomføringslovens bestemmelser om utelukkelse fra fellesskapet, samt styrking av tilsynsordningen, var også blant anbefalingene. Både Justis- og beredskapsdepartementet og Helse- og omsorgsdepartementet arbeider med tiltak for å følge opp Sivilombudsmannens rapport.
Bruken av isolasjon i kriminalomsorgen har gått ned. Justis- og beredskapsdepartementet sendte forslag om endring i straffegjennomføringsloven og helse- og omsorgstjenesteloven (fellesskap, utelukkelse og tvangsmidler i fengsel) på høring i februar 2023 med høringsfrist 1. juni 2023. Forslagene har til hensikt å avhjelpe problemene med isolasjon i fengsel, ivareta hensynet til innsatte og ansatte, og ivareta samfunnets behov for fengsler med god sikkerhet og god rehabiliterende effekt. Stortinget har vedtatt nye regler om tilsynsråd for kriminalomsorgen. Endringene omhandler nye regler for uavhengighet, oppnevning, myndighet og organisering, samt rettigheter og plikter under gjennomføringen av tilsyn.
Kriminalomsorgens bygningsmasse består av mange og relativt små fengselsenheter, og flere av dem er i dårlig teknisk stand og lite egnet for moderne fengselsdrift. Det er en betydelig utfordring at mange fengsler og avdelinger mangler egnede arealer for helse- og velferdstjenester og for fellesskap og aktivisering av innsatte. Det er en overordnet målsetting for kriminalomsorgen å legge til rette for at flest mulig innsatte, også de med psykiske lidelser, kommer seg ut i fellesskap og aktivitet med andre, eventuelt med tilpasninger av fellesskapsarealer.
Innsatte i fengsel har de samme rettighetene til helse- og omsorgstjenester som befolkningen ellers. Det er kommunen der fengselet ligger, som har ansvaret for å tilby helse- og omsorgstjenester, mens helseforetaket har ansvaret for å tilby spesialisthelsetjenester. Kriminalomsorgen har ansvaret for å legge til rette for at innsatte kan motta nødvendige helsetjenester. Nasjonale faglige råd for kommunale helse- og omsorgstjenester til innsatte i fengsel er sendt på høring med høringsfrist 2. juni 2023.
De regionale helseforetakene har fått i oppdrag å etablere stedlige spesialisthelsetjenester innen psykisk helsevern og tverrfaglig spesialisert rusbehandling (TSB) for innsatte. Dette skal sikre faste stedlige tjenester til faste tider innenfor begge fagområder i fengslene. Det er også gitt oppdrag til de regionale helseforetakene om å etablere nasjonale forsterkede tilbud til de aller sykeste innsatte ved Ila fengsel- og forvaringsanstalt for menn og ved Bredtveit fengsel- og forvaringsanstalt for kvinner. Det er viktig at de stedlige tjenestene og de forsterkede enhetene får drifte over tid med planlagte og anbefalte ressurser.
Det er behov for å utrede hvordan innsatte med alvorlige psykiske lidelser eller utviklingshemming best kan ivaretas under varetekt, straffegjennomføring og tilbakeføring til samfunnet. Regjeringen har besluttet at det opprettes et utvalg som skal utrede dette, samt evaluere reaksjonene forvaring, dom til tvungent psykisk helsevern og dom til tvungen omsorg.
Kvinner utgjør et klart mindretall av domfelte og innsatte. Samtidig viser flere rapporter og undersøkelser at andelen med psykiske helseutfordringer er markert høyere for kvinner enn for menn.56 Kvinnelige innsatte i fengsel er en særlig sårbar gruppe når det gjelder utsatthet for selvmord og selvmordsforsøk. I 2022 ble det gjennomført 95 selvmordsforsøk i fengsel, og majoriteten ble utført av kvinner.57 Denne situasjonen er også noe Sivilombudet har påpekt i sin rapport Selvmord i fengsel fra 2023. Kriminalomsorgen har stor oppmerksomhet på å hindre selvmord i fengsel, og ved indikasjoner skal det utarbeides en tiltaksplan. Helsetjenesten skal informeres ved utarbeidelse av denne planen. Det kan også være aktuelt å plassere sårbare innsatte på egne forsterkede avdelinger i fengselet, dersom det er tilgjengelig.
Kvinner skal så langt det er mulig, gjennomføre fengselsopphold i egne fengsler eller i fengselsavdelinger som er tilrettelagt for kvinner. Det er behov for å vurdere hvilke særlige hensyn som må tas til kvinner i forbindelse med varetekt, straffegjennomføring eller ved gjennomføring av særreaksjon, og vurdere behovet for nye tiltak og løsninger som kan forbedre psykisk helse blant disse kvinnene.
Terskelen for å fengsle barn og unge er høy, og fengselsstraff skal tillates kun der dette er særlig påkrevet. De barna som blir idømt ubetinget fengsel, gjennomfører som hovedregel straffen ved en av de to særlig tilrettelagte ungdomsenhetene som er etablert under kriminalomsorgen. Unge innsatte har de samme psykiske helseutfordringene som andre innsatte, men er i tillegg særlig utsatt på grunn av sin alder. Ungdomsenhetene skal ha en tverrfaglig basisbemanning, og et tverretatlig team for å sikre deltakelse fra ulike etater. Når barn fyller 18 år underveis i straffegjennomføringen, overføres vedkommende i all hovedsak fra ungdomsenhetene til et ordinært fengsel. Det kan oppleves som en stor overgang, og det er risiko for at gode tilbakeførings- og rehabiliteringsløp stopper opp. Det er etablert tverrfaglige ungdomsteam ved flere fengsler for å gi aldersgruppen 18–24 år en forsterket oppfølging. Det er i tillegg behov for tverrsektorielt samarbeid og lokalt tjenestetilbud, men det varierer hvor godt dette fungerer. Gjennom Kjernegruppe for utsatte barn og unge arbeides det derfor med et felles oppdrag til berørte direktorater om å utrede hindringer og muligheter for tverrsektorielt samarbeid og velferdstjenestenes deltakelse før, under og etter straffegjennomføring for aldersgruppen 18–24 år.
4.7.4 Ansvar ved transport av personer med psykiske lidelser
I noen tilfeller har helsetjenesten behov for bistand fra politiet ved transport av personer med psykiske lidelser. Slik bistand kan for eksempel innebære å bringe personer til tvungen legeundersøkelse eller bringe personer videre til psykisk helsevern. Det er et krav om at transportbistand fra politiet skal være nødvendig, og det er helsetjenesten som vurderer og tar stilling til om det skal anmodes om bistand, og nødvendigheten av bistanden. De siste årene er det gjennomført flere tiltak regionalt og lokalt for å øke kompetanse og samhandling mellom aktørene som møter pasientene i ulike deler av forløpet, herunder med politiet. Samarbeidet fungerer godt mange steder. Samtidig viser erfaringer at politiet enkelte ganger opplever å bli brukt for ofte, og at helsetjenesten noen ganger erfarer at det er vanskelig å få bistand fra politiet.
Helsedirektoratet har, sammen med Politidirektoratet, fått i oppdrag å revidere rundskrivet om Helsetjenesten og politiets ansvar for psykisk syke. En målsetting i samarbeidet er å løse ansvarsoppgavene på en minst mulig inngripende måte og til det beste for disse personene. Revidert utgave skal blant annet presisere nærmere når det er behov for bistand fra politiet, for eksempel i forbindelse med transport, og når helsetjenesten selv kan ivareta dette. Det reviderte rundskrivet planlegges ferdigstilt sommeren 2023. Det legges opp til en bred implementering av det reviderte rundskrivet.
Regjeringen skal legge fram en stortingsmelding om akuttmedisinske tjenester hvor det også er naturlig å omtale eventuelle problemstillinger knyttet til transport av pasienter med psykiske lidelser.
Fotnoter
Tesli m. fl., 2023.
Innspill fra Helsedirektoratet til opptappingsplanen.
Innspill fra Helsedirektoratet til opptappingsplanen.
Tesli m. fl., 2023.
Helsetilsynet, 2019.
Pasient- og brukerombudet,2022.
Riksrevisjonen, 2021.
Hansen m. fl., 2023.
Sifer, 2020.
Andrews og Eide, 2019.
Ose og Kaspersen, 2022.
Tesli m. fl., 2023; Legeforeningens arbeidsgruppe for somatisk helse hos personer med alvorlig psykisk lidelse eller rusmiddel- og avhengighetslidelse, 2023.
Heiberg m. fl., 2018; Hjorthøj m.fl., 2017.
Legeforeningens arbeidsgruppe for somatisk helse hos personer med alvorlig psykisk lidelse eller rusmiddel- og avhengighetslidelse, 2023.
Legeforeningens arbeidsgruppe for somatisk helse hos personer med alvorlig psykisk lidelse eller rusmiddel- og avhengighetslidelse, 2023.
Hustvedt m. fl., 2021.
NOU 2023: 8.
Riksrevisjonen, 2021.
Innspill fra Helsedirektoratet til opptrappingsplanen
Helsedirektoratet, 2015.
Innspill fra Helsedirektoratet til utfordringsbildet.
Nord-Baade, m. fl., 2022.
Riksrevisjonen, 2021.
Carr m.fl., 2020; Hafstad, 2021; Kayed m.fl., 2015; Lehmann, 2017.
Oslo Economics, 2022.
Andrews og Eide, 2019.
Oslo kommune og Oslo politidistrikt, 2022.
Innspill fra Helsedirektoratet til opptrappingsplanen.
Innspill fra Helsedirektoratet til opptrappingsplanen.
Helse Sør-Øst RHF, 2021.
Helsebiblioteket, 2018.
Helsetilsynet, 2019.
Helsedirektoratet, 2021b.
Dyb og Zeiner, 2021.
Dyb og Zeiner, 2021.
Ose og Kaspersen, 2022.
Helsetilsynet, 2019.
Helsedirektoratet, 2014.
Hansen m.fl., 2023.
SIFER, 2020.
Hansen m.fl., 2023.
Bang m.fl., 2022.
Helsedirektoratet, 2018a; 2018b.
Bramness m.fl., 2020.
Johansen m.fl., 2020.
Helse Sør-Øst, 2022.
SIFER, 2020; Fafo, 2023.
Sentral fagenhet for tvungen omsorg, 2022.
Cramer, 2014.
Bukten m.fl., 2016.
Kriminalomsorgsdirektoratet, 2023.